|
|
(21), (22) Заявка: 2006142328/14, 29.04.2005
(24) Дата начала отсчета срока действия патента:
29.04.2005
(30) Конвенционный приоритет:
30.04.2004 US 60/566,741
(43) Дата публикации заявки: 20.06.2008
(46) Опубликовано: 10.01.2010
(56) Список документов, цитированных в отчете о
поиске:
  1, May, p.88-93. 1, May, p.88-93.
(85) Дата перевода заявки PCT на национальную фазу:
30.11.2006
(86) Заявка PCT:
US 2005/015037 20050429
(87) Публикация PCT:
WO 2005/107802 20051117
Адрес для переписки:
129090, Москва, ул. Б.Спасская, 25, стр.3, ООО “Юридическая фирма Городисский и Партнеры”, пат.пов. Е.Е.Назиной
|
(72) Автор(ы):
ЛЕНЦ М. Ригдон (DE)
(73) Патентообладатель(и):
БАЙОФЕРЕСИЗ ТЕКНОЛОДЖИЗ, ИНК. (US)
|
(54) СПОСОБ И СИСТЕМА ДЛЯ УДАЛЕНИЯ У ПАЦИЕНТОВ РАСТВОРИМЫХ TNFR1, TNFR2 И IL2
(57) Реферат:
Изобретение относится к медицине, а именно к онкологии, и предназначено для индуцирования иммунного ответа у пациентов с повышенными уровнями растворимых рецепторов фактора некроза опухоли (sTNFR1, sTNFR2) и растворимых рецепторов интерлейкина-2 (sIL2R). Для этого кровь или плазма пациента циркулирует через фильтр или колонку, где контактирует с эффективным количеством партнеров для связывания. Партнеры для связывания представляют собой иммобилизованные TNFR1, TNFR2 и IL2 или иммобилизованные антитела, связывающиеся с sTNFRl, sTNFR2 и sIL2. Уровни рецепторов в крови или плазме снижают до тех пор, пока они не станут ниже нормального. При этом проводят, по меньшей мере, 12 процедур. Количество обрабатываемой плазмы за одну процедуру приблизительно равно одному объему внеклеточной жидкости. Изобретение позволяет селективно удалять растворимые рецепторы цитокинов, индуцируя иммунный ответ и способствуя достижению ремиссии заболеваний, характеризующихся повышенной продукцией sTNFR1, sTNFR2 и sIL2, в том числе злокачественных опухолей. 9 з.п. ф-лы, 4 табл., 9 ил.
ПРЕДПОСЫЛКИ ИЗОБРЕТЕНИЯ
По данной заявке испрашивается приоритет по заявке США 60/566741, поданной 30 апреля 2004 года.
Настоящее изобретение, главным образом, относится к области усиления иммунного ответа, в частности к удалению растворимых рецепторов фактора некроза опухоли (“sTNFR1”, “sTNFR2”), растворимых рецепторов интерлейкина-2 (“sIL2”) у пациента, такого как пациент со злокачественной опухолью, для того чтобы вызвать воспаление и, таким образом, индуцировать ремиссию злокачественной опухоли.
Традиционная терапия злокачественных опухолей основана на использовании лекарственных средств и/или облучения, которые вызывают гибель клеток на стадии воспроизведения быстрее, как надеются, чем эти агенты вызывают гибель нормальных клеток пациента. Хирургическая операция используется для уменьшения объема опухоли, однако имеет незначительный эффект когда злокачественная опухоль метастазировала. Облучение эффективно только на локализованном участке.
В отсутствие поддерживающей терапии способы терапии могут сами по себе приводить к гибели пациента. Например, при некоторых типах злокачественной опухоли для того, чтобы поддерживать пациента после лечения летальными в ином случае количествами химиотерапевтических средств, используется трансплантация костного мозга. Однако для лечения солидных опухолей эффективность не была доказана. Для лечения злокачественных опухолей с агрессивным течением используются “смеси” различных химиотерапевтических средств и сочетание очень высоких доз химиотерапевтических средств с восстанавливающими средствами, например гранулоцитарно-макрофагальным колониестимулирующим фактором (“GM-CSF”), эритропоэтином, тромбопоэтином, гранулоцитарным колониестимулирующим фактором (“G-CSF”), макрофагальным колониестимулирующим фактором (“M-CSF”) и фактором стволовых клеток (“SCF”), для восстановления уровней тромбоцитов и лейкоцитов. Даже при наличии поддерживающей или сдерживающей терапии побочные эффекты являются тяжелыми.
В попытке улучшить показатели смертности и заболеваемости исследовались другие способы лечения. Для стимуляции иммунной системы пациента пробовали применять вакцины, но без значительного успеха. Различные цитокины, такие как фактор некроза опухоли, интерферон гамма и интерлейкин-2 (“IL-2”), отдельно и в сочетании использовались для уничтожения злокачественных опухолей, но они не вызывали значительных клинических ответов. Позднее антиангиогенные соединения, такие как талидомид, исследовались в случаях применения нового незарегистрированного препарата в целях сострадания, и было показано, что они вызывают ремиссию опухоли. В исследованиях на животных для того, чтобы вызвать ремиссию, использовали соединения, вызывающие прокоагулянтное состояние, такие как ингибитор белка C.
В патенте США  4708713, выданном Lentz, описан альтернативный способ лечения злокачественной опухоли, включающий в себя ультраферез для удаления соединений на основании их молекулярной массы, которые обеспечивают иммунную атаку против опухоли собственными лейкоцитами пациента. В патенте США 4708713, выданном Lentz, описан альтернативный способ лечения злокачественной опухоли, включающий в себя ультраферез для удаления соединений на основании их молекулярной массы, которые обеспечивают иммунную атаку против опухоли собственными лейкоцитами пациента. В патенте США  6620382, выданном Lentz, описан способ удаления молекул менее 120000 дальтон с целью вызвать иммунный ответ для того, чтобы вызвать ремиссию. Молекулы удаляют, либо используя фильтр с отсечкой по молекулярной массе 120000 дальтон или менее, через который циркулирует плазма, либо используя колонку с иммуноглобулинами, содержащую антитела против sTNFR или других ингибиторов цитокинов. И для ультрафереза, и для селективного удаления растворимых цитокинов было показано снижение опухолевого образования у пациентов со злокачественной опухолью. 6620382, выданном Lentz, описан способ удаления молекул менее 120000 дальтон с целью вызвать иммунный ответ для того, чтобы вызвать ремиссию. Молекулы удаляют, либо используя фильтр с отсечкой по молекулярной массе 120000 дальтон или менее, через который циркулирует плазма, либо используя колонку с иммуноглобулинами, содержащую антитела против sTNFR или других ингибиторов цитокинов. И для ультрафереза, и для селективного удаления растворимых цитокинов было показано снижение опухолевого образования у пациентов со злокачественной опухолью.
Целью настоящего изобретения является предоставление способа и системы для лечения солидных опухолей посредством селективного удаления молекул растворимых рецепторов цитокинов, что приводит к значительному уменьшению опухоли.
Сущность изобретения
Разработаны способ и система для индуцирования ремиссии заболеваний, характеризующихся повышенной продукцией sTNR и интерлейкина-2R. Система включает в себя устройства для разделения крови на плазму и клетки крови, такие как устройства для плазмафереза, где плазму обрабатывают, используя колонку или фильтр с иммобилизованными на них партнерами для связывания, такими как антитела против sTNFR1, sTNFR2 и sIL2R или цитокины или с их участками, которые связываются с этими рецепторами, до тех пор, пока уровни растворимых рецепторов цитокинов не снизятся ниже нормы, и затем обработанную плазму возвращают пациенту. Этот выбор партнеров для связывания показывает значительное улучшение по сравнению с предшествующими системами, которые включали в себя только партнеры для связывания sTNFR, и значительно сужает рассматриваемые ранее варианты в отношении широты диапазона других веществ, которые могли бы быть желательными для удаления. В предпочтительном варианте осуществления система включает в себя фильтр, который отделяет компоненты крови от плазмы, или фильтрата, который затем проходит через колонку, содержащую поликлональные антитела против выбранных растворимых рецепторов цитокинов, иммобилизованные на колонке, содержащей материал, такой как сефароза . Плазма циркулирует через колонку до тех пор, пока не достигается желательное снижение уровней sTNFR1, sTNFR2 и IL2. В предпочтительном способе пациентам проводят лечение от трех до пяти раз в неделю в течение четырех недель, наиболее предпочтительно каждые сутки. Процесс может быть осуществлен отдельно или в сочетании с другими способами терапии, включая облучение, химиотерапию (локальную или системную, например, способы терапии с использованием алкилирующих агентов, доксирубицина, карбоплатина, цисплатина и таксола). . Плазма циркулирует через колонку до тех пор, пока не достигается желательное снижение уровней sTNFR1, sTNFR2 и IL2. В предпочтительном способе пациентам проводят лечение от трех до пяти раз в неделю в течение четырех недель, наиболее предпочтительно каждые сутки. Процесс может быть осуществлен отдельно или в сочетании с другими способами терапии, включая облучение, химиотерапию (локальную или системную, например, способы терапии с использованием алкилирующих агентов, доксирубицина, карбоплатина, цисплатина и таксола).
В предпочтительном варианте осуществления плазму обрабатывают таким образом, чтобы нормальные уровни циркулирующих растворимых рецепторов цитокинов (называемых здесь “ингибиторами”) достигались в течение первого часа обработки. Затем обработку продолжают так, чтобы уровни снижались ниже нормальных и поддерживались ниже нормальных уровней в течение по меньшей мере пяти часов. Клинические исследования показали, что важно контролировать скорость потока плазмы через колонку. Типичные скорости потока плазмы через колонку находятся между 10 и 100 мл/мин, предпочтительно между 50 и 100 мл/мин. Это основано на том, что от крови, проходящей через систему плазмафереза со скоростью от 300 мл/мин до 500 мл/мин, отделяется 100 мл плазмы (фильтрата)/мин.
Краткое описание чертежей
Фиг.1 представляет собой перспективное изображение колонки, содержащей иммобилизованные антитела.
Фиг.2 представляет собой схему процесса ультрафереза.
Фиг.3A представляет собой график уровней sTNFR1 до и после обработки в процессе курса лечения и количество рецептора, элюированное из колонок после каждой процедуры (представленное в нг/10), n=132. Фиг.3B представляет собой график уровней sTNFR2 до и после обработки в процессе курса лечения и количество рецептора, элюированное из колонок после каждой процедуры (представленное в нг/10), n=132. Фиг.3C представляет собой график уровней sIL2R до и после обработки в процессе полного курса лечения и количество рецептора, удаленное из колонок после каждой процедуры (представленное в нг/10), n=55.
Фиг.4 представляет собой график удаления sTNFR1, sTNFR2 и sIL2R в процессе процедур при стабильной работе устройства (процедуры с 3 по 12).
Фиг.5A представляет собой график концентраций sTNFR1 и sTNFR2 в процессе терапии (n=8). Фиг.5B представляет собой график концентраций sTNFR1 в отфильтрованной плазме до и после прохождения через колонку для иммунофереза (n=59).
Фиг.5C представляет собой график концентраций sTNFR2 в фильтрованной плазме до и после прохождения через колонку для иммунофереза (n=59).
Подробное описание изобретения
I Системы
Система для лечения пациентов для снижения уровня циркулирующих растворимых рецепторов фактора некроза опухоли (sTNFR1), sTNFR2 и растворимых рецепторов интерлейкина-2 (sIL-2) включает в себя:
устройство, такое как система для плазмафереза для забора крови у пациента;
устройства для разделения крови на плазму и клеточные элементы, такие как эритроциты и лейкоциты, такие как фильтр или центрифуга;
устройства, содержащие иммобилизованные партнеры для связывания растворимых рецепторов цитокинов, sTNFR1, sTNFR2 и sIL-2, которые могут представлять собой либо колонку, либо фильтр;
устройства для возвращения плазмы и отделенной и обработанной плазмы пациенту, которые, как правило, состоят из комплекта трубок.
A. Системы для плазмафереза
Несмотря на то что для удаления ингибиторов растворимых рецепторов цитокинов возможна обработка цельной крови, кровь предпочтительно можно разделять на форменные элементы и плазму и обрабатывать плазму. Это обеспечивает уменьшение возможных проблем вследствие повреждения эритроцитов или активации лейкоцитов при их прохождении через колонку или фильтр для удаления ингибиторов. Системы для разделения крови на клеточные компоненты и плазму являются коммерчески доступными. Пригодной системой является контроллер обмена плазмы/профузии плазмы B. Braun Diapact CCRT с трубкой для профузии плазмы. Другие системы для экстракорпоральной обработки крови включают в себя системы Fresenius Hemocare Apheresis, Gambo Prisma System и контроллеры фильтрации крови Asahi и Kurray и системы Exorim Immuoadsorption Systems.
1. Фильтры
В предпочтительном варианте осуществления плазму отделяют посредством фильтра. Фильтр должен быть биологически совместимым и пригодным для контакта с кровью, не вызывая избыточной активации тромбоцитов или свертывания. Устройство, как правило, представляет собой плоскопараллельные фильтры или фильтры с капиллярными мембранами. Они могут быть адаптированы из устройств, используемых в настоящее время для диализа почек. Площадь поверхности фильтров с капиллярными мембранами, как правило, составляет приблизительно между 0,25 и 1 м2 при использовании для детей и между приблизительно 1 и 3 м2 при использовании для взрослых. Площадь поверхности плоскопараллельных фильтров находится, как правило, в диапазоне от 0,1 до 2 см2/мл фильтруемой крови.
Мембраны фильтров являются, как правило, биологически совместимыми или состоят из инертного термопластика, такого как поликарбонат, политетрафторэтилен (Teflon®), полипропилен, этиленполивиниловый спирт или полисульфон. Часто является желательной профузия белков в низкомолекулярную фракцию плазмы и избежание профузии через адсорбент крупных макромолекулярных белков, таких как фибриноген, альфа-2-макроглобулин и макроглобулины, такие как криоглобулины. Таким образом, является желательной мембрана, обладающая ограниченным размерами этих молекул молекулярным ситом. Такие мембраны теоретически имеют размер пор, как правило, между 0,02 и 0,05 микрон в фильтре с капиллярной мембраной и между 0,04 и 0,08 микрон в плоскопараллельном фильтре. Полисульфон является предпочтительным этиленвинилацетату, так как он является более мягким для клеток крови. Действительный размер пор, который вызывает желательное ограничение, определяется на основании геометрии потока жидкости, сил трения, скоростей потока и площади поверхности. Эффективное ограничение для фильтра с капиллярной мембраной с размером пор 0,03 микрона составляет 150000 дальтон с коэффициентом фильтрации между 10 и 30%. Толщина мембраны фильтра должна быть менее чем приблизительно 25 микрон, предпочтительно менее чем приблизительно 10 микрон. Проницаемая мембрана не должна вызывать свертывания крови или вступать в иные реакции с кровью.
В предпочтительном варианте осуществления, в котором из крови удаляются только молекулы с молекулярной массой приблизительно 120000-150000 дальтон или менее, коэффициент фильтрации фильтра составляет 0% для фибриногена; 10-50% для IgG; 80-100% для SGOT и LDH (молекулярная масса 100000) и 100% для sTNFR1 (74000, так как он циркулирует в виде димера или агрегата).
Приемлемые устройства можно приобрести в Asahi Chemical Company, Japan, и Kuraray Co., Ltd, 1-12-39, Umeda, ite-ku, Osaka 530, Japan. Сепаратор плазмы Kuraray 4A или 5A является наиболее предпочтительным сепаратором плазмы. Другие предпочтительные фильтры включают в себя полисульфоновый фильтр Frezenius и фильтры Kuraray 3A и 2A. Для того чтобы обеспечить “ступенчатое” удаление веществ из крови, можно также использовать ступенчатые фильтры, которые имеют различные размеры пор и/или геометрию или площади поверхностей.
Скорость потока плазмы из этих систем зависит от скорости потока крови и фильтра. При скорости потока 300 мл крови/мин (с диапазоном между 150 и 500 мл/мин) системы плазмафереза, как правило, обеспечивают скорость потока плазмы 100 мл фильтрата (плазмы)/мин. Предпочтительный диапазон скоростей потока находится между 10 и 100 мл/мин с более предпочтительным диапазоном между 50 и 100 мл.
2. Другие способы разделения
Альтернативно, хотя и не предпочтительно здесь, можно использовать дифференциальное центрифугирование для обеспечения надлежащего разделения компонентов крови.
3. Другая система обработки крови
Альтернативно геометрию подложки колонки с сорбентом можно сконструировать так, чтобы связать связывающие ингибитор лиганды в микроскопических углублениях на поверхности сфер, так чтобы позволить белкам плазмы контактировать со связывающим лигандом (антителом или пептидом), но предотвратить контактирование клеток крови со связывающим лигандом. Эта система предусматривает удаление желательных ингибиторов из цельной крови и делает ненужным использование фильтра.
B. Контроль процесса и подача жидкостей
Как правило, устройство для обработки крови подключают пациенту, используя постоянный венозный катетер и стандартную внутривенную трубку с соединениями, сходными с соединениями, используемыми для других систем экстракорпоральной обработки крови, так чтобы можно было осуществлять забор крови у пациента и возвращение крови пациенту. Трубку соединяют с перфузионным насосом, который контролирует скорость потока так, чтобы в предпочтительном варианте осуществления один объем крови (если исходить из того, что он составляет приблизительно 7% общей массы тела) обрабатывался в течение приблизительно 15-20 минут. После прохождения через перфузионный фильтр фильтрат плазмы направляется в колонку или фильтр для удаления ингибитора, затем из этих устройств возвращается пациенту либо в общее положение катетера, либо в другое. Для регуляции потока крови можно использовать стандартный микропроцессорный контроль, например, посредством мониторирования объема удаленных продуктов крови в сочетании с мониторированием скорости потока и скорости накачивания.
Сначала всю систему необходимо промыть физиологическим раствором, а затем обработать антикоагулянтом или противосвертывающим средством, таким как гепарин натрий или антикоагулянт декстроза-цитрат (“ACD”), чтобы быть уверенным, что в системе нет областей, в которых может произойти свертывание крови. Кроме того, небольшие количества антикоагулянтов необходимо постоянно вводить в поток крови, направляющийся к фильтру крови, чтобы быть уверенным, что в процессе фильтрации не произойдет свертывания. Перед началом обработки все поверхности системы, которые контактируют с кровью и жидкостями, которые вливают пациенту, должны быть либо стерилизованными, либо изготовленными в асептических условиях.
C. Колонки или фильтры для удаления ингибитора
1. Партнеры для связывания
Ингибиторы можно удалять посредством связывания либо с антителами против ингибиторов, либо с цитокинами, которые в норме связываются с этими рецепторами. Селективное удаление или нейтрализация растворимых рецепторов цитокинов (которые функционируют в качестве ингибиторов цитокинов) используют для обеспечения селективного безопасного воспалительного ответа против трансформированных, поврежденных или аутоиммунных клеток.
Рецепторы могут быть удалены посредством связывания с иммобилизованными цитокинами, его эпитопами или фрагментами, которые селективно связывают растворимые рецепторы цитокинов, или с антителами к рецепторам. Как используется здесь, термин “селективно связывает” означает, что молекула связывает один тип молекулы-мишени, но по существу не связывает другие типы молекул. Термин “специфически связывает” используется здесь взаимозаменяемо с термином “селективно связывает”. Как используется здесь, термин “партнер для связывания” предполагает включение в себя любой молекулы, выбранной по ее способности селективно связываться с целевым ингибитором иммунной системы. Партнер для связывания может быть партнером, который в естественных условиях связывает целевой ингибитор иммунной системы. Например, фактор некроза опухоли альфа или бета может использоваться в качестве партнера для связывания sTNFR1. Альтернативно можно использовать другие партнеры для связывания, выбранные по их способности селективно связываться с целевым ингибитором иммунной системы. Они включают в себя фрагменты природных партнеров для связывания, препараты поликлональных или моноклональных антител или их фрагментов или синтетические пептиды.
Антитела могут быть поликлональными, моноклональными, рекомбинантными, синтетическими или гуманизированными. Также можно использовать фрагменты антител или одноцепочечные антитела, которые связываются с удаляемым ингибитором. Поликлональные антитела являются предпочтительными, так как они обладают более широким диапазоном реактивности, и нет необходимости получать человеческие антитела, так как антитела являются иммобилизованным и не вводятся пациенту. Как правило, небольшой уровень вымывания, которое наблюдается, не приводит к значительному риску. Антитела, описанные в следующем ниже клиническом исследовании, получали иммунизацией кроликов sTNFR1, sTNFR2 или sIL2R. Антитела, как правило, являются реактивными в отношении и растворимой, и иммобилизованной форм рецептора, растворимого рецептора фактора некроза опухоли (“sTNF-R”) 1 и 2 и растворимого рецептора интерлейкина-2 (“sIL-2R”).
Антитела против рецепторов можно иммобилизовать на фильтре, в колонке, или используя другие стандартные способы для реакций связывания для удаления белков из крови или плазмы пациента, или их можно вводить непосредственно пациенту в пригодном фармацевтически приемлемом носителе, таком как физиологический раствор. Как использовано здесь, антитела относятся к антителам или фрагментам антител (одноцепочечным, рекомбинантным или гуманизированным), иммунореактивным в отношении молекул рецепторов.
Антитела можно получать из различных коммерческих источников, таких как Genzyme Pharmaceuticals. Для непосредственного введения человеку они предпочтительно являются гуманизированными, но могут быть животного происхождения, если они иммобилизованы в экстракорпоральном устройстве. Антитела могут быть моноклональными или поликлональными. Антитела и устройство должны быть изготовлены в асептических условиях, так чтобы не содержать эндотоксин или другие вещества, не пригодные для введения пациенту.
Антитела против белков рецепторов могут быть получены стандартными способами, используя белки рецепторов человека или их антигенные фрагменты. Антитела, как правило, получают иммунизацией животного с последующим выделением из сыворотки или используют получение гибридом, которые экспрессируют антитела в культуре. Вследствие того, что способы с иммунизацией животных приводят к получению антител, которые не являются человеческими по происхождению, антитела могут вызвать побочный эффект при введении человеку. Способы “гуманизации” антител или получения менее иммуногенных фрагментов нечеловеческих антител хорошо известны. Гуманизированные антитела представляет собой антитела, в которых только антигенраспознающие участки или гипервариабельные области, определяющие комплементарность (CDRs), являются нечеловеческими по происхождению, а все каркасные области (FR) вариабельных доменов являются продуктами человеческих генов. Эти “гуманизированные” антитела представляют собой меньший стимул к отторжению, связанный с ксенотрансплантацией, при введении человеческому реципиенту.
Для осуществления гуманизиции выбранных мышиных моноклональных антител можно использовать способ трансплантации CDR, описанный Daugherty et al., (1991) Nucl. Acids Res., 19: 2471-2476, включенной сюда в качестве ссылки. В кратком изложении, вариабельную область ДНК выбранного антиидиотипического ScFv животного секвенируют способом Clackson T. et al., (1991) Nature, 352: 624-688, которая включена сюда в качестве ссылки. Используя эту последовательность, CDR животных отличают от каркасных областей (FR) животных на основании определения местоположения CDR в известных последовательностях вариабельных генов животных. Kabat H.A. et al. Sequences of Proteins of Immunological Interest, 4th Ed. (U.S. Dept. Health and Human Services, Bethesda, MD, 1987). После того как CDRs и FR животных определены, CDR встраивают в каркасную область вариабельной области тяжелой цепи, используя рекомбинацию с помощью синтетических олигонуклеотидов и полимеразной цепной реакции (ПЦР). Кодоны для тяжелых цепей CDR животных, а также пригодные каркасные области вариабельных областей тяжелых цепей человека конструируют в виде четырех (каждый длиной 100 оснований) олигонуклеотидов. Используя ПЦР, формируют трансплантируемую последовательность ДНК из 400 оснований, которая кодируется для защиты рекомбинантного CDR животного/FR тяжелой цепи человека.
Иммуногенный стимул моноклональных антител, изготовленных таким образом, кроме того, можно снизить, используя “систему рекомбинантных фаговых антител” (RPAS) Pharmacia s (Pharmacia LKB Biotechnology, Sweden), которая образует одноцепочечный Fv фрагмент (ScFv), который включает в себя полный антигенсвязывающий домен антител. В RPAS гены вариабельных тяжелых и легких цепей антител амплифицируются отдельно от гибридомной mRNA и клонируются в экспрессирующий вектор. Домены тяжелых и легких цепей коэкспрессируются на одной и той же полипептидной цепи после соединения короткой линкерной ДНК, которая кодирует гибкий пептид. Эта конструкция образует одноцепочечный Fv фрагмент (ScFv), который включает в себя полный антигенсвязывающий домен антител. По сравнению с интактными моноклональными антителами рекомбинантные ScFv включают в себя значительно меньшие количества эпитопов и, таким образом, представляют собой значительно более слабый иммуногенный стимул при введении человеку. s (Pharmacia LKB Biotechnology, Sweden), которая образует одноцепочечный Fv фрагмент (ScFv), который включает в себя полный антигенсвязывающий домен антител. В RPAS гены вариабельных тяжелых и легких цепей антител амплифицируются отдельно от гибридомной mRNA и клонируются в экспрессирующий вектор. Домены тяжелых и легких цепей коэкспрессируются на одной и той же полипептидной цепи после соединения короткой линкерной ДНК, которая кодирует гибкий пептид. Эта конструкция образует одноцепочечный Fv фрагмент (ScFv), который включает в себя полный антигенсвязывающий домен антител. По сравнению с интактными моноклональными антителами рекомбинантные ScFv включают в себя значительно меньшие количества эпитопов и, таким образом, представляют собой значительно более слабый иммуногенный стимул при введении человеку.
Для удаления sTNFR и sIL-2 можно иммобилизовать и использовать цитокин, такой как TNF или IL-2. Они представляют собой природные партнеры для связывания для рецепторов. Также можно использовать фрагменты или “эпитопы” (пептидные фрагменты длиной по меньшей мере от четырех до семи аминокислот, которые могут узнавать и связывать антитела с интактным белком) цитокинов, которые связывают рецепторы. Их можно выделять из природных источников или более предпочтительно получать с использованием стандартной технологии рекомбинации. Короткие пептиды или фрагменты также можно получать, используя стандартную технологию синтеза. Последовательности аминокислот и последовательности генов, кодирующих белок, хорошо известны.
2. Субстраты для иммобилизации
В предпочтительном варианте осуществления плазма циркулирует через инертную полимерную матрицу, такую как Сефароза , продаваемая Amersham-Biosciences, Upsala, Sweden, в корпусе из медицинского поликарбоната с объемом приблизительно 325 мл, поставляемом Tacoma Plastics, как представлено на фиг.1. Можно использовать другие эквивалентные материалы. Они должны быть стерилизуемыми или производиться в асептических условиях и быть пригодными для соединения с использованием стандартного набора трубок для афереза. Типичные материалы включают в себя частицы или сферы из акриламида и агарозы. , продаваемая Amersham-Biosciences, Upsala, Sweden, в корпусе из медицинского поликарбоната с объемом приблизительно 325 мл, поставляемом Tacoma Plastics, как представлено на фиг.1. Можно использовать другие эквивалентные материалы. Они должны быть стерилизуемыми или производиться в асептических условиях и быть пригодными для соединения с использованием стандартного набора трубок для афереза. Типичные материалы включают в себя частицы или сферы из акриламида и агарозы.
Другие приемлемые матрицы являются пригодными и могут быть образованы из акриламида или другого инертного полимерного материала, с которым могут быть связаны антитела. Используются стандартные способы связывания антител с веществом геля.
В другом варианте осуществления партнеры для связывания иммобилизованы на мембранах фильтров или капиллярных трубках для диализа, где плазма проходит непосредственно вблизи мембран или через мембраны, с которыми связаны партнеры для связывания. Пригодные фильтры включают в себя фильтры, рассмотренные выше в отношении разделения компонентов крови. Они могут представлять собой указанные фильтры со связанными на них иммобилизованными партнерами для связывания или могут быть расположены последовательно, так чтобы первый фильтр отделял компоненты крови, а следующий фильтр удалял ингибиторы.
Кроме того, в третьем варианте осуществления иммобилизованные партнеры для связывания связаны с частицами, которые взаимодействуют с кровью или плазмой в ячейке или реакционном аппарате со средствами задержки. В особенно предпочтительном варианте осуществления частицы являются высоко неравномерными, так чтобы партнеры для связывания присоединялись в полости (в микроскопические углубления), либо непосредственно используя способ, такой как связывание посредством бромциана, либо непрямой способ через линкер, такой как линкер из полиэтиленгликоля, или с парой для связывания, такой как авидин и стрептавидин, позволяя клеткам пройти через частицы без риска взаимодействия со связанными партнерами для связывания.
3. Колонки и фильтры
Существует три основных варианта осуществления устройства для удаления ингибиторов: колонка, фильтр или реакционный аппарат, все из которых содержат иммобилизованные партнеры для связывания ингибиторов. Колонки или фильтры изготавливаются из инертного материала медицинского класса, предпочтительно из термопластика, такого как поликарбонат, полиэтилен или полипропилен. Фильтры представляют собой вышеуказанные фильтры, такие как рассматривались выше в отношении разделения компонентов крови.
Партнеры для связывания могут быть связаны с материалом матрицы, таким как сферы для наполнения колонки, или с мембранами фильтра на любой из двух или обеих вместе сторонах мембран.
На фиг.1 представлена колонка, используемая в клинических исследованиях для лечения пациентов со злокачественной опухолью, как рассматривается в следующих ниже примерах. Колонка 10 включает в себя корпус 12, фильтры 14 как на входном 16, так и на выходном отверстиях 18 и уплотнительное кольцо 20 на обоих отверстиях для уплотнительных крышек 22 на корпусе колонки 12. Пробка 24 закрывает отверстия с каждого конца колонки.
После стерилизации или асептической обработки материала колонку заполняют иммобилизованными партнерами для связывания. Связывание антител с матрицей с использованием способов, таких как способ с бромцианом, значительно снижает количество вирусов вследствие как удаления несвязанных вирусов в процессе промывания, так и связывания вируса с веществом матрицы, которое инактивирует связанный вирус. Вследствие современного интереса в отношении потенциальных возможностей для вирусов животных, используемых для получения поликлональных антител, таких как кролики, используемые для получения антител в следующих ниже примерах, антитела связывают с материалом матрицы, материал матрицы помещают в сумку, которую расправляют для обеспечения максимально доступной площади поверхности и обрабатывают стационарным облучением электронным пучком (24 cанти). Это может привести к потере активности вплоть до 25% и количество антител следует увеличить соответствующим образом. Другие известные способы стерилизации, которые могут использоваться отдельно или в сочетании, включают в себя промывание материала матрицы, содержащей иммобилизованные партнеры для связывания, глицином при pH 2,8, который разрушает упакованный вирус (снижение на два-три порядка); ультрафиолетовое облучение, которое вызывает снижение на 4-5 порядков всех вирусов и только приблизительно 5% потерю активности антител. Стерилизованное или в асептических условиях изготовленное вещество матрицы переносят из сумки через стерильное отверстие в сумке непосредственно в отверстие стерилизованной колонки.
Корпусы колонок стерилизуют перед заполнением иммобилизованными антителами, которые получали с использованием асептических условий. Колонки заполняют 0,1% азидом натрия в фосфатно-солевом буфере (“PBS”) в качестве консерванта, хотя можно использовать и другие эквивалентные с медицинской точки зрения буферы. Они хранятся при охлаждении до использования.
Колонки можно восстанавливать, промывая нормальным стерильным физиологическим раствором, элюируя 200 мМ глицин-HCl c pH 2,8, промывая нормальным стерильным физиологическим раствором, а затем промывая PBS. Можно использовать другие эквивалентные растворы для промывания. Перед использованием колонку промывают многократными объемами стерильного физиологического раствора.
C. Система обработки
Фиг.2 представляет собой схему системы ультрафереза, включающую в себя колонку. Сначала кровь проходит через фильтр плазмы 30; затем плазма проходит через колонку, содержащую партнеры для связывания, 32, и затем обработанная плазма снова соединяется с клетками крови 34 для введения обратно пациенту. Насосы 36 и 38 регулируют скорость потока через колонку 32 и фильтр для отделения плазмы 30 соответственно. Нагреватель 40 обеспечивает регуляцию температуры.
II Способ лечения
Пациенты, которых подвергали лечению, являлись взрослыми пациентами, характеризующимися злокачественными опухолями или другими заболеваниями, характеризующимися повышенной продукцией и повышенным уровнем sTNFR1, sTNFR2 и sIL2R, которые могут включать в себя индивидуумов с аутоиммунным, вирусным, паразитарным или иным заболеванием. Как правило, курсы лечения состоят из трех или более обработок в неделю и/или всего из двенадцати или более обработок в течение пяти недель. При необходимости курсы лечения могут быть повторены.
Как правило, пациенту требуется диализный катетер или другое устройство, которое обеспечивает соответствующий доступ к сосудам для обработки. Катетер соединяют с устройством для афереза, которое отделяет плазму от форменных элементов. Затем плазма проходит через фильтр и возвращается пациенту. Система и процесс изображены на фиг.2. В предпочтительном варианте осуществления плазму отделяют с помощью фильтра.
Пациента лечили в течение времени, достаточного для снижения уровней циркулирующих sTNFR1, sTNFR2 и sIL2R. Клинически требуемый уровень находится в диапазонах низких нормальных уровней для этих рецепторов, приблизительно 750 пг/мл для sTNFR1, 1250 пг/мл для sTNFR2 и менее чем приблизительно 190 пг/мл для sIL-2.
В одном варианте осуществления уровни снижают по меньшей мере на 5% ниже нормальных значений; в другом варианте осуществления уровни снижают по меньшей мере на 10% ниже нормальных значений. Уровни циркуляции ингибиторов часто значительно повышаются после лечения, что может быть следствием распада опухолей.
В предпочтительном варианте осуществления плазму обрабатывают таким образом, чтобы нормальный уровень циркулирующих ингибиторов достигался в течение первого часа обработки. Обработку затем продолжают так, чтобы уровни снижались ниже нормы и поддерживались ниже нормального уровня в течение по меньшей мере четырех или пяти часов. Однако степень снижения уровней ингибиторов должна быть сопоставима с типом опухоли, от которой лечат, и массой опухоли.
Снижение концентрации этих рецепторов вызывает воспалительный ответ против клеток опухоли. Признаки воспалительного ответа включают в себя лихорадку, опухолеспецифическую воспалительную боль, увеличение опухоли и некроз опухоли. Другие проблемы, которые могут возникнуть, включают в себя синдром лизиса опухоли, который может лечить квалифицированный врач стандартными способами медицинской терапии.
Пациентов можно лечить комбинированной терапией. В одном предпочтительном варианте осуществления селективное удаление ингибиторов комбинируют с иммуностимулятором, таким как вакцина против антигенов опухоли, цитокин для стимуляции иммунной системы или активации дендритных клеток или соединение, которое блокирует факторы, такие как фактор роста, полученный из фибробластов (FDGF), TGF-beta или EGRF. Активации иммунной системы также можно добиться селективным удалением IL-4 и/или IL-10, чтобы запустить клеточный механизм. Другие способы лечения включают в себя применение гипертермии, облучения или химиотерапевтических средств, хотя два последних, как правило, не являются предпочтительными, так как они могут снизить способность иммунной системы уничтожать опухоли.
Настоящее изобретение понятно далее на основании следующего ниже протокола о клинических испытаниях.
Пример 1. Клиническое исследование лечения злокачественной опухоли пациентов с помощью плазмафереза с использованием иммобилизованных в колонке антител против TNFR1, против TNFR2 и против IL-2R
Секреция TNF и интерлейкина-2, которые связываются через специфические рецепторы с клеткой опухоли и вызывают гибель клетки посредством апоптоза, является нормальным ответом иммунной системы в ее постоянной борьбе против роста злокачественной опухоли. Однако локальная секреция высоких уровней растворимых рецепторов фактора некроза опухоли альфа (sTNFR1 и sTNFR2) и интерлейкина-2 (sIL2R), как полагают, является эффективным механизмом клеток опухоли местного блокирования атаки и разрушения иммунной системой. Системное удаление этих ингибиторов посредством экстракорпорального афереза с целью снизить локальные концентрации ингибиторов ниже защитного для опухоли порога, таким образом, рассматривалось как возможное терапевтическое средство для лечения злокачественной опухоли. и интерлейкина-2, которые связываются через специфические рецепторы с клеткой опухоли и вызывают гибель клетки посредством апоптоза, является нормальным ответом иммунной системы в ее постоянной борьбе против роста злокачественной опухоли. Однако локальная секреция высоких уровней растворимых рецепторов фактора некроза опухоли альфа (sTNFR1 и sTNFR2) и интерлейкина-2 (sIL2R), как полагают, является эффективным механизмом клеток опухоли местного блокирования атаки и разрушения иммунной системой. Системное удаление этих ингибиторов посредством экстракорпорального афереза с целью снизить локальные концентрации ингибиторов ниже защитного для опухоли порога, таким образом, рассматривалось как возможное терапевтическое средство для лечения злокачественной опухоли.
В то время как этот подход первоначально вытекал из прошлого и связан с неспецифическим удалением белков, определяемых по диапазону молекулярной массы, посредством способа, называемого “ультраферезом”, более специфичный подход представляет собой использование иммобилизованных антител против sTNFR1, sTNFR2 и sIL2R в процедуре афереза. Для этого подхода были разработаны адсорбционные колонки для афереза, содержащие специфические антитела, связанные с полимерной матрицей. Такие устройства должны были продемонстрировать свою эффективность в связывании рецептора и также должны были показывать приемлемый профиль риска и пользы.
Целью данного исследования являлась оценка эффективности и безопасность новой колонки Biopheresis для снижения циркулирующих sTNFR1, sTNFR2 и sIL2R в плазме пациентов со злокачественной опухолью в процессе процедуры афереза.
Колонка IAC122
Колонка для иммунофереза IAC122 представляет собой стерильный продукт для иммуносорбции, предназначенный для удаления растворимых ингибиторов провоспалительных цитокинов из крови. Она предназначена для использования совместно с коммерчески доступными соответствующими стандарту системами экстракорпоральной обработки крови (например, Diapact CRRT device, B. Braun, Fresenius Hemocare Apheresis, Exorim Immuoadsorption Systems.). Устройство предназначено только для продажи по заказу врача и использования только врачами с опытом использования техники для иммуносорбции. Колонка для иммуносорбции предназначена для удаления растворимых провоспалительных цитокинов, продукция которых, как известно, повышается при определенных болезненных состояниях, таких как злокачественные опухоли, где они являются основной причиной иммунной толерантности к ассоциированному с опухолью неоантигену. В клиническом применении у пациентов со злокачественной опухолью удаление этих ингибиторов/свободных рецепторов может вызывать специфическое воспаление, которое может приводить к разрушению опухоли.
Корпус колонки представляет собой устройство из медицинского поликарбоната объемом 325 мл (PNS-400146-Fresenius Hemocare, INC). Матрица колонки состоит из сфер из сефарозы 4B и поликлональных антител кролика против ингибиторов провоспалительных цитокинов (растворимые рецепторы фактора некроза опухоли альфа (TNF) и интерлейкина-2 (IL2)). Таким образом, основными компонентами для изготовления являются сефароза, приобретаемая в виде стерильного продукта от Amersham-Biosciences (Upsala, Sweden), антитела против рецепторов TNF и рецептора IL2, которые стерилизованы фильтрацией (Eurogentec, Liege, Belgium), и корпус из поликарбоната (Fresenius, St. Walin), стерилизованный в автоклаве. Стерильные компоненты и асептическая техника в процессе изготовления, а также тестирование конечного продукта из каждой колонки или производственной партии важны для безопасности продукта этого медицинского устройства. Каждая колонка производится в асептических условиях в соответствии с GMP. Каждую колонку индивидуально тестируют на стерильность и уровень эндотоксина после изготовления. Каждую колонку заполняют 0,1% азидом натрия (NaAzide) в PBS и хранят при 4-8°C до клинического использования. Изображение устройства представлено на фиг.1.
Предназначением устройства является служить в качестве адсорбционных колонок в процедурах клинического афереза. Колонка является частью экстракорпорального контура с использованием стандартного устройства для перфузии плазмы, которое осуществляет забор крови у пациента, отделяет плазму фильтрацией, пропускает фильтрованную плазму через адсорбционную колонку и затем возвращает объединенную плазму и клеточные фракции пациенту в непрерывной замкнутой системе (см. также фиг.2). Адсорбирующее вещество в колонке изготавливают для специфического связывания двух типов растворимых рецепторов фактора некроза опухоли ((sTNFR1 и sTNFR2) и также для связывания растворимых рецепторов интерлейкина-2 (sIL2R). Целью использования этих колонок в процедурах афереза является удаление этих ингибиторов из крови, которые, как известно, защищают клетки опухоли от разрушения иммунной системой хозяина.
Показаниями для использования устройства являются болезненные состояния, при которых пациенты могут получить клиническую пользу от удаления sTNFR1, sTNFR2 и sIL2R (например, метастазирующая злокачественная опухоль).
При использовании в соответствии с инструкцией по применению не существует противопоказаний для использования этого устройства.
В клинических и лабораторных исследованиях было показано, что устройство эффективно удаляет sTNFR1, sTNFR2 и sIL2R из фильтрованной плазмы. Снижение концентрации этих рецепторов в процессе процедуры афереза должно приводить к индукции воспалительного ответа против клеток опухоли. Таким образом, признаки и симптомы воспаления в опухоли описывались в клинических исследованиях (например, лихорадка, опухолеспецифическая воспалительная боль, увеличение опухоли и некроз опухоли, см. также 5.5. Анализ безопасности). Продолжительное использование устройства или лечение больших опухолей (>500 г) в случае успешной индукции воспалительного ответа может привести к избыточной перегрузке белками вследствие разрушения опухоли, которая может привести к синдрому лизиса опухоли с риском почечной недостаточности, острого канальцевого некроза, синдрому острой респираторной недостаточности, синдрому диссеминированного внутрисосудистого свертывания крови и смерти.
ЦЕЛИ ИССЛЕДОВАНИЯ
Главной целью этого исследования было снизить в процессе процедуры уровни sTNF-R1 и sTNF-R2 в плазме до нижней границы нормального диапазона (750 пг/мл для рецепторов R1 и 1250 пг/мл для рецепторов R2 в цитратной плазме). Количество обработанной плазмы для достижения этого уровня снижения должно быть эмпирически определено для каждого пациента, но, как было установлено, количество плазмы должно быть строго эквивалентно одному объему внеклеточной жидкости. Его вычисляли с использованием массы тела (приблизительно 20% массы тела в килограммах, выраженное в литрах).
Второстепенной целью было описать все клинические эффекты, возникшие в результате иммуносорбции (IA) у пациентов с метастатической злокачественной опухолью, используя систему B. Braun Diapact для профузии плазмы с иммуноаффинной колонкой, встроенной в контур циркуляции плазмы. Еще одной второстепенной целью было конкретное получение субъективных и объективных признаков воспаления в опухоли и некроза опухоли и/или разрушения, определяемых с помощью компьютерной томографии, ЯМР, и/или изображения костей или рентгена метастатических очагов висцеральных опухолей в костях, или непосредственным измерением поверхностей опухолей.
Сывороточный уровень растворимого рецептора sIL2 был записан для того, чтобы документировать возможные изменения этих уровней после лечения с помощью афереза.
Другой второстепенной целью была оценка безопасности использования устройства документированием всех побочных действий, ассоциированных с процедурой лечения.
МЕТОДОЛОГИЯ ИССЛЕДОВАНИЯ
Исследование было одноцентровым, открытым нерандомизированным исследованием для наблюдения и документирования снижения концентраций sTNFR-1 и sTNFR-2 в плазме и возможного эффекта на опухолевое образование у пациентов с метастазирующей злокачественной опухолью. Исследование состояло всего из двенадцати обработок, которые проходили в течение пяти недель. Приблизительно через 1-10 суток после исходного визита (V1) осуществляли визит для постановки катетера (V2). После этого следовало 12 визитов для обработки (V3-V14), которые совершались в течение четырех недель по три визита в неделю. Последний визит (V15) осуществлялся на следующие сутки после визита для последней обработки.
После последнего визита оценивали все лабораторные данные и данные оценки опухоли, и исследователь давал пациенту медицинские рекомендации. В случае если процедура афереза показывала положительные изменения в отношении опухоли, пациенту давали возможность повторить лечение вплоть до трех курсов. Между двумя процедурами обработки предусматривался период от одного до трех месяцев.
Схема исследования
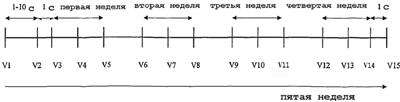
V1: Исходный визит
V2: Постановка катетера
V3-V14: Визиты для обработки
V15: Последний визит
d:c: сутки
V: Визит
Отбор и зачисление
Для того чтобы пациента рассматривали как пригодного для участия в исследовании, он должен удовлетворять следующим критериям включения или исключения:
Критерии включения
1. Пациенты с доказанной посредством биопсии метастазирующей или рецидивирующей злокачественной опухолью, которая не отвечает на стандартную системную химиотерапию и/или гормональную терапию.
2. Пациенты с опухолью, которая является измеряемой в одном измерении.
3. Пациенты со статусом Карновского 70% или более. (См. Приложение A)
4. Пациенты с ожидаемой продолжительностью жизни более 3 месяцев.
5. Пациенты с возрастом >18 лет.
6. Пациенты с измеряемыми концентрациями sTNF-R1 в плазме и/или концентрациями sTNFR-2 в плазме, поддающимися измерению.
7. Пациенты, способные понимать исследовательский характер испытания и подписавшие информированное согласие перед любыми процедурами исследования.
8. Пациенты c прогрессированием или рецидивом заболевания после того, как они получили традиционную терапию или отказались от этих способов терапии с информированным согласием.
9. У пациентов должно быть сопровождающее лицо (друг или член семьи), сопровождающее их в процессе визитов для обработки в течение всех четырехнедельных курсов лечения.
Информированное согласие в письменной форме необходимо получить у всех пациентов.
Критерии исключения
1. Пациенты с приблизительной совокупной массой опухоли, превышающей 1000 грамм, определенной посредством компьютерной томографии или физикального осмотра по усмотрению исследователя для снижения риска синдрома лизиса опухоли.
2. Пациенты с недостаточной почечной или печеночной функциями, подтвержденными наличием превышающего норму значения сывороточного креатинина или превышающего норму значения сывороточного билирубина.
3. Пациенты с положительным результатом при исследовании на наличие инфекции гепатита A, гепатита B, гепатита C и ВИЧ.
4. Пациенты с предшествовавшими облучением, химиотерапией, гормональной или иммунной терапией в течение тридцати суток до занесения в протокол.
5. Беременные женщины и женщины в период лактации. Кроме того, женщины, способные к деторождению, которые не согласны использовать соответствующий способ предупреждения беременности. Соответствующие способы предупреждения беременности включают в себя воздержание, пероральные контрацептивы, имплантируемые гормональные контрацептивы (норплант) или способ двойного барьера (например, диафрагма плюс презерватив).
6. Исключаются пациенты с активными опухолями в ЦНС, растущими несмотря на лучевую терапию, в анамнезе или рентгенографически подтвержденными.
7. Исключаются пациенты с застойной сердечной недостаточностью.
8. Исключаются пациенты с активными инфекционными заболеваниями, которым необходимы антибиотики в течение 30 дней до занесения в протокол.
9. Исключаются пациенты с сосуществующим вторым злокачественным новообразованием.
10. Пациенты, которые ранее не получали традиционной терапии или не отказались от указанной терапии с информированным согласием.
11. Исключаются пациенты с клинически значительной гипотензией с систолическим кровяным давлением в покое <100 мм рт.ст.
12. Пациент с инфарктом миокарда в течение последних 6 месяцев или с неконтролируемой стенокардией в анамнезе.
13. Пациенты с известной гиперчувствительностью или аллергией на кроликов, латекс и рентгеноконтрастные условия.
14. Исключаются пациенты с гематокритом ниже 30%, WRC ниже 2500/мкл и количество тромбоцитов ниже 100000/мкл.
15. Исключаются пациенты с измеряемой опухолью только в областях предшествующей лучевой терапии.
16. Исключаются пациенты с опухолью, ассоциированной с полостью внутренних органов.
17. Пациенты с известной гиперчувствительностью к гепарину.
18. Пациенты, принимавшие участие в испытании три раза.
19. Пациент с тяжелой или множественной аллергией в анамнезе.
Было отобрано 12 пациентов. Троим их этих пациентов выполнили второй курс обработки. Таким образом, оценивалась эффективность 15 курсов. Характеристики пациентов приведены в разделе результатов.
Сбор данных
Исследование проводили в соответствии с Хельсинской декларацией, со всеми правовыми и этическими нормами и в соответствии с руководством Надлежащей клинической практики. Анамнезы пациентов были предоставлены самими пациентами или их лечащими онкологами. Исходные данные и исходные результаты лабораторных исследований были внесены исследователем в индивидуальную регистрационную карту испытуемого. Данные, используемые в этом промежуточном анализе, собирали после соответствующего мониторинга в IKFE CRO и выяснения вопросов. Данные вносили в базу данных и анализировали описательно, как приведено ниже.
Статистические способы
Данные, предоставленные IKFE CRO, анализировали способами описательной статистики, т.е. данные были представлены в соответствующих таблицах и графиках. Одной из целей исследования было показать эффективность колонок IAC для снижения концентраций sTNFR1, sTNFR2 и sILR в плазме в процессе процедур иммунофереза. Таким образом, среднее значение нормально распределенных значений для рецепторов до и после процедуры исследования вычисляли и сравнивали посредством t-теста Стьюдента. Значение p<0,05 рассматривалось как статистически значимое. В некоторых случаях для установления кривых снижения в процессе процедур предусматривался отбор дополнительных образцов. Личные данные (например, характеристики пациентов и побочные действия) были внесены в список и представлены в таблицах.
Визит для проведения скрининга (V1)
Перед любой процедурой исследования получали информированное согласие от каждого пациента и присваивали индивидуальный номер пациенту. Для оценки соответствия требованиям пациента он/она оценивались по критериям включения/исключения; был собран полный медицинский анамнез и проведено физикальное и лабораторное обследование (см. ниже “клинические параметры” и “лабораторные параметры”). Документировали демографические данные, природу любых состояний, имеющихся на момент физикального обследования, любые доклинические состояния, сопутствующее лечение и лекарственные средства.
Оценку опухоли проводили посредством компьютерной томографии, ЯМР или непосредственным измерением поверхностей опухолей. Пациентов просили предоставить такие данные, если возможно, от их лечащих терапевтов. Были приемлемы лабораторные параметры или ЭКГ, которые определялись за 10 дней до визита для проведения скрининга по усмотрению исследователя, чтобы избежать ненужного забора крови.
В конце визита пациенты получали идентификационную карту пациента и действующий в течение 24 часов телефонный номер для получения помощи.
Визит для постановки катетера (V2)
Пациентам, удовлетворяющим требованиям для отбора, осуществляли сосудистый доступ через подключичную вену. Используемые катетеры представляли собой стандартные диализные катетеры для сосудистого доступа HEMOACESS (15-20 см, Hospal, Lyon, France) или эквивалентные им. Если гемостаз при постановке катетера был обеспечен и, если правильное положение катетера было определено рентгенографией грудной клетки, в идеальном случае через 24 часа после постановки выполняли первоначальную процедуру иммунофереза.
Визиты для обработки (V3-V14)
Обработку посредством иммунофереза осуществляли, как правило, 3 раза в неделю. Вплоть до одного вычисленного объема экстрацеллюлярной жидкости (где ECWV=20% общей массы тела в килограммах, выраженный в литрах) обрабатывали каждые сутки в попытке снизить sTNF-R1 до уровня ниже нормального (750 пг/мл в цитратной плазме) и sTNF-R2 до нормального уровня (1250 пг/мл в цитратной плазме). Значение уровней TNF-R1 и TNF-R2 получали до и после обработки. Дополнительные измерения этих двух параметров проводили по усмотрению исследователя. Целью являлось снижение этих уровней в процессе процедур на 3-7 часов в течение всех четырех недель. Сывороточные уровни рецептора sIL2 получали до и после обработки каждый второй визит (V3, V5, V7, V9, V11, V14). Раз в неделю измеряли биохимию крови и осуществляли оценку опухоли клиническими способами исследования. Всю информацию о побочных действиях документировали и анализировали в журнале исследований за каждый день обработки.
Схема установки для обработки для проведения процедуры иммунофереза с использованием устройства Diapact CCRT-Machine (BBraun Medizintechnik, Melsungen, Germany) и фильтра плазмы Evaflux (MPS Medical Product Services GmbH, Braunfels, Germany) представлена на фиг.2.
В процессе обработок у пациентов осуществляли мониторинг представленного ниже. По усмотрению исследователя могли быть осуществлены дополнительные измерения.
a) Частота сердечных сокращений приблизительно каждые 60 минут.
b) Время свертывания крови приблизительно каждые 60 минут.
c) Температура приблизительно каждые 60 минут.
d) Частота дыхания до и после обработки.
e) Кровяное давление приблизительно каждые 60 минут.
f) Уровни давления, скорости потока, объем фильтрата и замещающего раствора и аварийные ситуации (при наличии) в экстракорпоральном контуре циркуляции приблизительно каждые 30 минут.
g) Забор образцов крови для определения концентрации ингибитора осуществляли в начале обработки и в конце обработки.
В процессе процедуры иногда было необходимо восстанавливать колонку. Колонку в процессе процедуры иммунофереза восстанавливали после того, как 9 литров плазмы проходили через колонку. Колонки объемом 325 мл промывали 1 литром стерильного физиологического раствора, элюируя 1 литром 200 мМ глицин-HCl (pH 2,8), а затем повторно промывали 1 литром стерильного физиологического раствора перед повторным началом процедуры. В качестве последнего этапа ежедневной процедуры афереза все колонки восстанавливали. Для этого конечного этапа восстановления было необходимо начальное промывание 2 литрами нормального физиологического раствора, элюируя 1 литром 200 мМ глицин-HCl (pH 2,8), повторное промывание 2 литрами нормального стерильного физиологического раствора и, наконец, промывание 1 литром PBS с 0,01% азидом натрия. Затем колонку хранили при от 2 до 8°C в PBS с 0,01% раствором азида натрия до следующего использования. Перед клиническим применением колонку, содержащую PBS с 0,01% азидом натрия, промывали 9 объемами колонки нормального физиологического раствора.
Мониторинг у пациентов осуществляли в течение 1-3 часов (в среднем 2 часа) в клиническом отделении после завершения процедуры афереза. Записывали жизненные показатели, и пациента осматривал терапевт перед тем как отпустить. Перед тем как отпустить пациента после первого дня обработки, его/ее или члена его/ее семьи инструктировали, с кем они должны связаться в случае крайней необходимости.
После этого пациентов отпускали в домашние условия с их сопровождающим лицом. Член семьи записывал данные температуры, данные о наличии боли, об общем состоянии до следующего визита для обработки. Эту информацию записывали в журнал пациента, сообщали терапевту, и он записывал ее при следующем визите для исследования. Пациенты сообщали обо всех жалобах на физическое состояние дежурному персоналу клиники. Лечащий врач нес ответственность за все аспекты медицинского благополучия пациентов после процедуры и прилагал все усилия для того, чтобы документировать все эффекты процедуры, побочные или нет, в своих заметках о ежедневном прогрессировании. Медсестры, пациенты или их сопровождающие члены семьи ночью записывали в журнал пациента температуру пациента каждые 4 часа.
При последнем визите пациент проходил представленное ниже обследование, сходное с обследованием при исходном визите:
– медицинский осмотр;
– лабораторная оценка;
– жизненные параметры;
– удаление катетера.
Пациент получал инструкцию для основного терапевта, где приведены указания о том, что оценку опухоли (компьютерную томографию, или ЯМР, или оценку опухоли физикальным осмотром, уровней sTNF-R1 и R2) следует проводить в течение следующих четырех недель. Пациента и основного терапевта просили информировать исследователя о полученных результатах оценки опухоли, как только это возможно.
Исследователь должен был проанализировать все имеющиеся данные (лабораторные данные, данные оценки опухоли) в течение следующих недель. Определение активности опухоли проводили посредством объективной оценки заболевания, используя компьютерную томографию, данные ЯМР, и непосредственным измерением поверхности опухолей. В том случае, если процедура афереза показала какие-либо признаки положительных эффектов на образование опухолевых клеток, с пациентом связывались и спрашивали, хочет ли он/она начать второе (третье) исследование лечения.
Если пациент завершал процедуру исследования, начинали наблюдение.
a) Пациенты, опухоль которых не реагировала, возвращались к своему лечащему терапевту для рассмотрения других способов терапии. Лечащий терапевт или назначенный на его должность для определения времени прогрессирования и даты смерти связывался с терапевтом пациента каждый месяц и делал запись в исследовательской карте пациента.
b) Пациенты, успешно завершившие протокол лечения с определением по меньшей мере минимального ответа оценивались в течение по меньшей мере 5 месяцев для оценки продолжительности эффективности (определяемой как время до прогрессирования заболевания и общая продолжительность жизни) лечения.
Лабораторные измерения
Показатели эффективности (sTNFR-1, sTNFR-2 и sIL-2) определяли в сыворотке пациентов до и после процедуры обработки в центральной лаборатории (ikfe Lab) посредством следующих ниже способов, утвержденных GLP:
-иммунологический анализ человеческих sTNFR1 и sTNFR2 (R&D Системы Inc., 614 McKinley Place NE, Minneapolis, MN 55413, USA) для количественного определения концентраций человеческих растворимых рецепторов фактора некроза опухоли 1 и 2 (sTNFR1 и sTNFR2) в отстоявшемся слое жидкости культуры клеток, сыворотке, плазме и моче;
-ELISA человеческого sIL-2 рецептора (R&D Systems Inc., 614 McKinley Place NE, Minneapolis, MN 55413, USA). Анализ представляет собой твердофазный иммуноанализ с усиленной чувствительностью фермента (EASIA) для определения уровней растворимых рецепторов IL-2 в сыворотке человека, плазме или в отстоявшемся слое жидкости культуры клеток.
Результаты
Исследование проводили в строгом соответствии с хельсинской декларацией, местными и национальными правовыми и этическими нормами и в соответствии с руководством Надлежащей клинической практики.
В общем, в этот анализ были включены данные по 12 пациентам и 15 запланированным курсам обработки (запланированным 180 процедурам обработки). Анализ эффективности был осуществлен с учетом данных по всем выполненным процедурам обработки (150 процедур). Анализ изменений sTNFR с течением времени сопоставляли с количеством последовательных процедур обработки и по возможности с данными 11 курсов лечения, выполненных в соответствии с протоколом (132 процедур обработки). Все данные от всех пациентов были включены в анализ безопасности и учтены при оценке соотношения пользы и риска.
Демографические данные всех пациентов приведены в таблице 1. Все пациенты кроме одного страдали от тяжелой метастатической опухоли на терминальной стадии и в своем анамнезе предварительно лечились химиотерапией, хирургическим способом, лучевой терапией или их сочетанием.
Основным заболеванием был рак молочной железы в 7 случаях, один случай рака легкого, один случай рака почки, один случай рака поджелудочной железы, один случай плоскоклеточного рака и один случай злокачественной меланомы. Краткое изложение анамнезов пациентов приведено в разделе 5.5.
Причиной преждевременного завершения были смерть (пациент 1), решение пациента (пациент 4) и обнаружение критериев исключения (пациенты 7 и 11). Подробная информация о значительных побочных действиях в этом исследовании приведена в разделе 5.4.
В анализ эффективности можно было включить всего 150 процедур. Концентрации всех трех типов рецепторов в плазме до и после всех процедур приведены в таблице 2. Графическое представление концентраций рецепторов в зависимости от количества обработки представлено на фиг.3A-3C. Существует четкая связь между количеством последовательно проведенных терапевтических процедур и эффектом снижения концентраций sTNFR1, sTNFR2 и sIL2R в плазме. Несмотря на то что клинический ответ опухоли при попытке активно снизить уровень растворимых рецепторов приводил к значительному повышению уровней рецепторов после обработки к концу первых суток обработки, не было замечено подобного эффекта в день второй обработки. После дня третьей обработки концентрации всех рецепторов в плазме последовательно снижались до завершения курса лечения. Средние концентрации рецепторов до и после лечения в течение периода стабильного выполнения (обработки с 3 по 12) приведены в таблице 3. Не удивительно, что количества клеток опухоли, восстановленных между обработками, и уровни перед обработками были, как правило, на тех же уровнях в течение процедур. В общем, для этого анализа можно было проводить оценку 128 выполненных процедур обработки.
| Таблица 2 |
| Концентрации рецепторов в по всем процедурам обработки (n=150) |
| Рецептор |
До обработки |
После обработки |
значение p |
| sTNFR1 [пг/мл] |
1919±828 |
1346±1033 |
p<0,001 |
| sTNFR2 [пг/мл] |
3074±1151 |
1870±1291 |
p<0,001 |
| sIL2R [пг/мл] |
4745±1692 |
2611±1766 |
p<0,001 |
| Таблица 3 |
| Концентрации рецепторов при процедурах обработки с 3 по 12 (n=128) |
| Рецептор |
До обработки |
После обработки |
значение p |
% |
| sTNFR1 [пг/мл] |
1948±853 |
1023±466 |
p<0,001 |
-47,5 |
| sTNFR2 [пг/мл] |
3153±1153 |
1479±894 |
p<0,001 |
-53,1 |
| sIL2R [пг/мл] |
4845±2711 |
1219±998 |
p<0,001 |
-74,8 |
Количество рецепторов, удаленных из плазмы пациентов, зависело от объема фильтрованной плазмы. По медицинским причинам (развитие воспалительного ответа с соответствующими симптомами) первую обработку выполняли осторожно с низкими скоростями потока и объемами плазмы. В последнюю фазу обработки объемы плазмы могли достигать 18 л. После каждых 9 л фильтрованной плазмы осуществляли восстановление колонок. Связанные вещества элюировали из колонок с помощью буфера глицин-HCl (pН 2,8). Объединенные фракции этих смывочных растворов для каждого пациента и процедуры далее анализировали иммуноанализом для вычисления общего количества удаленных рецепторов. Количество рецепторов, удаленных из колонок при восстановлении после каждой процедуры, приведено в таблице 4 и на фиг.3A-3C.
| Таблица 4 |
| Вычисление количества удаленных рецепторов в течение курса лечения и достигнутый объем фильтрации плазмы |
 процедуры процедуры |
Объем плазмы [л] |
Удаленные sTNFR1 [нг] |
Удаленные sTNFR2 [нг] |
Удаленные sIL2R [нг] |
| 1 |
4,12±5,31 |
2950 |
1335 |
6997 |
| 2 |
4,95±3,20 |
6755 |
2044 |
– |
| 3 |
9,59±5,97 |
6453 |
2811 |
12058 |
| 4 |
11,68±5,35 |
6403 |
3099 |
– |
| 5 |
12,56±5,19 |
6436 |
2786 |
10927 |
| 6 |
13,11±4,88 |
5714 |
2400 |
– |
| 7 |
14,56±3,61 |
7439 |
3009 |
10499 |
| 8 |
15,31±3,19 |
7314 |
3683 |
– |
| 9 |
15,47±3,24 |
5894 |
2810 |
10368 |
| 10 |
15,64±3,12 |
5474 |
2273 |
– |
| 11 |
15,11±4,54 |
6807 |
2368 |
– |
| 12 |
14,56±4,45 |
6815 |
2864 |
– |
| Среднее значение ± STD |
12,22±4,02 |
6204±1184 |
2623±594 |
10170±1984 |
Анализ показал, что способность колонок удалять три ингибитора TNF- и IL-2 оставалась стабильной и не отклонялась в течение курсов лечения. Вследствие зависимости эффекта снижения количества рецепторов от номера процедуры был выполнен дополнительный анализ для оценки эффективности колонок в течение периодов стабильного удаления рецепторов (т.е. в течение процедур с 3 по 12). Предполагается, что иммунная система достигает своего рода стабилизации в борьбе против клеток опухоли. Этот анализ может быть выполнен с учетом всех пригодных данных по процедурам (n=122 для sTNFR1 и sTNFR2, и n=51 для sIL2R). и IL-2 оставалась стабильной и не отклонялась в течение курсов лечения. Вследствие зависимости эффекта снижения количества рецепторов от номера процедуры был выполнен дополнительный анализ для оценки эффективности колонок в течение периодов стабильного удаления рецепторов (т.е. в течение процедур с 3 по 12). Предполагается, что иммунная система достигает своего рода стабилизации в борьбе против клеток опухоли. Этот анализ может быть выполнен с учетом всех пригодных данных по процедурам (n=122 для sTNFR1 и sTNFR2, и n=51 для sIL2R).
В течение периода стабилизации иммунной системы (процедуры с 3 по 12) колонки были способны значительно снижать количество рецепторов на 44% для sTNFR1, 52% для sTNFR2 и 77% для sIL2R (см. фиг.4). В дополнение к образцам, собранным как приведено в протоколе, осуществляли дополнительный забор образцов в течение восьми процедур для оценки кинетики снижения sTNFR1 и sTNFR2 в плазме пациентов в начальное время течения процедур обработки. Для обоих типов рецепторов может быть показана корреляция устойчивого снижения с объемом фильтрованной плазмы. Результаты представлены на фиг.5A.
Забор образцов также осуществляли из фильтрованной плазмы в устройстве до того, как плазма попадает в адсорбционную колонку и непосредственно после этого. Результаты этих исследований представлены на фиг.5B и 5C. Можно было показать, что оба из sTNFR эффективно связываются в процессе процедуры иммунофереза, что приводит к их постоянному снижению с течением времени в плазме пациентов. Даже после того как большие количества фильтрованной плазмы прошли через адсорбционную колонку, все еще сохраняется значительная эффективность связывания рецепторов. Однако из этих результатов был сделан вывод, что для повышения эффективности процедуры восстановление колонки рекомендуется после 9 л фильтрованной плазмы.
Как можно ожидать исходя из природы основных тяжелых заболеваний, в процессе исследования был документирован ряд побочных действий. Побочные действия могут быть частично связаны с терапией, и большинство этих действий являются показателями клинической эффективности исследуемой процедуры обработки для стимуляции иммунного ответа (например, лихорадка, озноб и т.п.). Большинство всех побочных действий, однако, связано с базовым лечением боли при злокачественной опухоли и другими лекарственными средствами для облегчения нагрузки у пациентов. В общем, наблюдали 244 побочных действия (AE) и 3 тяжелых побочных действия (SAE), включая два случая смерти. В общем, наблюдалось четыре случая выбывания из исследования (пациенты 1, 4, 7, 11). Причинами для выбывания были смерть (пациент 1), решение пациента и следующая за ним скорая смерть (пациент 4), развитие метастазов в центральной нервной системе (пациент 7) и несоответствие критериям включения (креатинин >1,1 мг/л, пациент 11).
Все концентрации рецепторов (sTNFR1, sTNFR2 и sIL2R) значительно снижались в процессе процедуры афереза при использовании новой колонки для иммунофереза IAC 122 (на 44%, 52% и 77% соответственно). Колонки оказались надежными в их работе в течение всех курсов обработки. Частое восстановление колонок в течение и после процедур обработки не привело к потере способности удалять рецепторы. Не было колонки, которую необходимо было удалить по причинам неэффективности или вследствие других технических проблем. У всех пациентов снижение количества рецепторов приводило к клиническим симптомам воспаления, и были собраны некоторые клинические данные о том, что это может приводить к положительной динамике основного заболевания.
Формула изобретения
1. Способ индуцирования иммунного ответа у пациента с повышенными уровнями растворимых рецепторов фактора некроза опухоли и растворимых рецепторов интерлейкина-2, включающий
контактирование крови или плазмы пациента, нуждающегося в этом, с эффективным количеством партнеров для связывания, выбранных из группы, состоящей из
(a) иммобилизованных антител или фрагментов антител, связывающихся с растворимыми рецепторами фактора некроза опухоли-1, растворимыми рецепторами фактора некроза опухоли-2 и растворимыми рецепторами интерлейкина-2, и
(b) иммобилизованного фактора некроза опухоли-1, фактора некроза опухоли-2 и интерлейкина-2 или их пептидных фрагментов или синтетических пептидов, связывающихся с растворимыми рецепторами фактора некроза опухоли-1, растворимыми рецепторами фактора некроза опухоли-2 и растворимыми рецепторами интерлейкина-2,
для снижения уровней рецепторов в крови или плазме до уровней ниже нормального, чем до возвращения крови или плазмы пациенту, где кровь контактирует в цикле, по меньшей мере, из двенадцати процедур, и где количество обрабатываемой плазмы за одну процедуру приблизительно равно одному объему внеклеточной жидкости.
2. Способ по п.1, где пациент, которого лечат, имеет одну или несколько солидных опухолей.
3. Способ по п.2, где пациент имеет рак молочной железы, рак простаты или меланому.
4. Способ по п.1, где антитела или фрагменты антител иммобилизованы на фильтре или в колонке, через которые кровь или плазма пациента циркулирует перед возвращением пациенту.
5. Способ по п.4, где антитела или фрагменты антител являются гуманизированными.
6. Способ по п.4, где антитела или фрагменты антител являются рекомбинантными или одноцепочечными.
7. Способ по п.1, где уровни снижают до нормального диапазона уровней растворимых рецепторов в течение одного или двух часов.
8. Способ по п.1, где уровни растворимых рецепторов снижаются ниже нормального диапазона уровней рецепторов и сохраняются в течение, по меньшей мере, одного часа.
9. Способ по п.8, где уровни снижаются ниже, чем приблизительно 750 пг/мл для sTNFR1, 1250 пг/мл для sTNFR2 и приблизительно 190 пг/мл для sIL2R.
10. Способ по п.9, где уровни сохраняются ниже нормальных, по меньшей мере, в течение четырех часов.
РИСУНКИ
|
|