Патент на изобретение №2357745
|
||||||||||||||||||||||||||
(54) СПОСОБ ЛЕЧЕНИЯ ТУБЕРКУЛЕЗА ЛЕГКИХ
(57) Реферат:
Изобретение относится к медицине, а именно к фтизиатрии, и может быть использовано при лечении туберкулеза легких. Способ осуществляют следующим образом. Дополнительно к традиционной антибактериальной терапии и пробиотику бактиспорина вводят перорально оксиметилурацил (ОМУ) в дозе 0,5 г два раза в день в течение 10 дней лечения. Использование совместно с бактиспорином ОМУ позволяет ускорить элиминацию микобактерий и уменьшение воспалительных явлений в очагах, усилить иммуномодулирующее действие бактиспорина за счет влияния оксиметилурацила на функционально-метаболическую активность фагоцитов крови. 3 табл.
Изобретение относится к медицине, а именно к фтизиатрии и иммунологии, и может быть использовано при лечении туберкулеза легких различной степени тяжести. Совершенствование методов лечения туберкулеза, смертность от которого занимает наряду с новообразованиями и сердечно-сосудистыми заболеваниями одно из первых мест, продолжает оставаться серьезной проблемой современной медицины. Основным методом лечения туберкулеза легких по-прежнему остается этиотропная терапия в виде массивного длительного назначения антимикробных препаратов, в основном антибиотиков, что может вызывать у больных дисбиотические явления, нуждающиеся в коррекции. В течении туберкулеза имеют место различные иммунопатологические проявления, в том числе и связанные с проведением специфического лечения, ввиду чего одним из важных компонентов сопроводительной терапии инфекции должна выступать иммунотерапия. Прототипом данного изобретения является способ лечения туберкулеза, заключающийся в использовании в составе комплексной терапии больных туберкулезом препарата-пробиотика Бактиспорина (БС), содержащего живую культуру бактерий Bacillus subtilis ЗН [Патент RU 2219939, 2003 г.]. Раствор БС вводят перорально не менее 4 доз 3 раза в день за 30 мин до приема антибиотиков или химиопрепаратов в течение 3-5 дней, затем по 1 дозе 2 раза в день за 30 мин до приема антибиотиков или химиопрепаратов в течение 10-15 дней. Способ обеспечивает стимуляцию регенеративных процессов в очаге воспаления и усиление антимикобактериального эффекта. При лечении больных туберкулезом легких с использованием сопроводительной терапии БС, помимо основного лечебного эффекта (корректирующее влияние на формирующийся в процессе антибиотикотерапии дисбиоз), оказывает определенное иммуномодулирующее действие [Гисматов Р.Х. Иммуномодулирующее действие бактиспорина при комплексной терапии туберкулеза легких. Дис Задача заявляемого изобретения заключается в усовершенствовании метода комплексной терапии туберкулеза с применением препарата Бактиспорин. Технический результат при использовании изобретения – коррекция и усиление иммуномодулирующего действия Бактиспорина, сокращение срока лечения. Указанный технический результат достигается за счет того, что в способе, включающем традиционную антибактериальную терапию и введение пробиотика Бактиспорина, дополнительно вводят перорально оксиметилурацил в дозе 0,5 г два раза в день в течение 10 дней лечения. Предлагаемый способ лечения осуществляется следующим образом. На курс лечения назначают препараты традиционной антибиотикотерапии и БС для лечения туберкулеза различной степени тяжести. Дополнительно вводят две таблетки оксиметилурацила (0,5 г препарата на прием) два раза в день после приема пищи в течение 10 дней лечения. Иммуномодулирующий препарат оксиметилурацил под торговым названием «Иммурег» (ИМ) имеет минимальный круг противопоказаний к применению (индивидуальная непереносимость), и, помимо иммуностимулирующего эффекта, обладает противовоспалительным, детоксицирующим действием, способен усиливать процессы тканевой репарации [Лазарева Д.Н., Алехин Е.К., Плечев В.В., Тимербулатов В.М., Плечева Д.В. Иммурег. Уфа, 2004. – 104 с]. Иммурег усиливает и корректирует иммуномодулирующее влияние БС, за счет чего повышается эффективность лечения и снижаются сроки лечения туберкулеза. Испытания проводились на базе лечебного учреждения УЕ 394/19 Федеральной Службы Исполнения Наказаний МЮ РФ по Республике Башкортостан. Для проведения испытаний были отобраны добровольцы – 80 больных активным туберкулезом легких, поступивших в места заключения для отбывания наказания в период 2005-2006 гг. В соответствии с существующими приказами диагностика проводилась клиническими и рентгенологическими методами, а также путем микробиологического исследования с регистрацией наличия (БК+) или отсутствия (БК-) микобактерий в мокроте. Все диагностические мероприятия проводились в соответствии с принятыми в настоящее время нормативными документами.
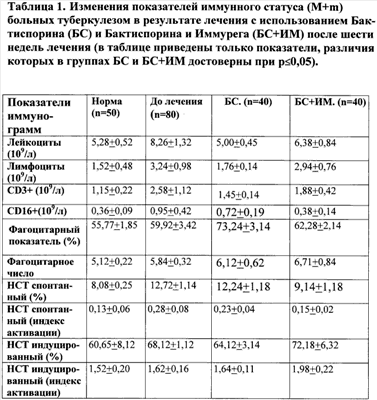
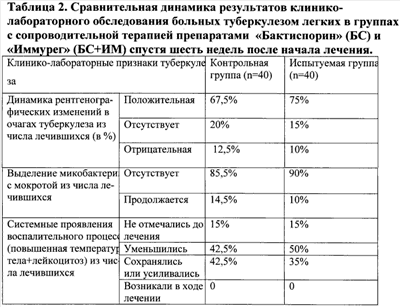
В ходе проведения исследования при клиническом обследовании больных среди пациентов, получавших сопроводительную терапию БС и БС+ИМ, не зарегистрировано ни одного случая ухудшения самочувствия от применения препаратов. При исследовании иммунного статуса больных в процессе лечения (табл.1) было установлено, что дополнительное включение в сопроводительную терапию иммуномодулятора ИМ приводило к тому, что у больных данной группы в сравнении с контрольной группой среднее содержание в крови лейкоцитов нормализовалось, но было выше, чем в группе пациентов, получаваших только БС. При этом концентрация циркулирующих лимфоцитов, в основном за счет T(CD3+)-лимфоцитов, при использовании ИМ сохранялось повышенной и была больше таковой при терапии с БС. Содержание естественных киллеров после использования БС+ИМ нормализовалось, а не возрастало, как после лечения с только БС. Наиболее существенное влияние назначение ИМ оказывало на показатели функционально-метаболической активности фагоцитов крови: снимало вызываемое БС возрастание количества активных фагоцитов (сниженный фагоцитарный показатель) при некотором повышении интенсивности процессов фагоцитоза (увеличение фагоцитарного числа), нормализовало уровень спонтанной активации кислородзависимого метаболизма фагоцитов и при этом достоверно усиливало у больных уровень его активации, индуцируемой процессом фагоцитоза. В целом вышеприведенные эффекты влияния ИМ можно охарактеризовать как усиление процессов иммуногенеза (стимуляция лейко- и лимфопоэза, Т-звена иммунной системы) и обеспечение сбалансированности активации фагоцитарных механизмов защиты. При клинической оценке эффективности результатов комплексной терапии с использованием БС и БС с ИМ были получены следующие данные. Дополнительное применение ИМ способствовало существенному улучшению клинико-лабораторных показателей состояния больных после первого курса лечения (табл.2) в виде увеличения числа пациентов с положительной динамикой рентгенографических изменений в очагах туберкулеза и снижением количества больных с сохраняющимся выделением микобактерий с мокротой. Также снижалось число больных с сохранением в процессе лечения системных признаков воспалительного процесса – повышенной температурой тела и лейкоцитозом в крови. По результатам комплексного клинического обследования при определении у больных в динамике лечения в течение года также установлена эффективность дополнения сопроводительной терапии БС препаратом ИМ (табл.3) – уменьшалось число больных, нуждающихся в повторных курсах комплексной терапии, возрастала частота перевода пациентов в группы диспансерного наблюдения (ГДУ) из ГДУ 1 (активный туберкулез) в ГДУ 2 (туберкулез в стадии затихания) и ГДУ 3 (излеченный туберкулез), полного излечения больных (перевод из ГДУ 1 в ГДУ 2 в ГДУ 3), и наблюдалось сокращение средних сроков излечения. Таким образом, применение в сопроводительной терапии совместно с пробиотиком БС иммуномодулятора ИМ дополнительно стимулировало Т-лимфоцитарное звено иммунной системы, оказывало стабилизирующее влияние на фагоциты и обусловливало возрастание их антимикробного потенциала. Клинический эффект сопровождался ускоренной элиминацией микобактерий, более быстрым снятием воспалительных явлений в очагах и в конечном итоге снижением сроков обратного развития воспалительного процесса и выздоровления больных. Предлагаемое изобретение иллюстрируется следующими примерами. Пример 1. Больной З., 60 лет, впервые заболел туберкулезом легких в 1976 г. Ранее лечился в противотуберкулезном диспансере по месту жительства. Поступил на лечение 23.08.2006 г., поставлен диагноз: “Инфильтративный туберкулез верхней доли правого легкого в фазе распада БК(-) ГДУ 1А”. Жалобы при поступлении: сухой кашель, слабость, потливость. С момента поступления назначена терапия пиразинамидом, рифадином, этамбутолом, тубазидом, с 04.01.2006 назначены пробиотик БС и иммуномодулятор ИМ по указанной схеме. При поступлении на обзорной рентгенограмме органов грудной клетки от 30.12.2006: “В 81, S2 не гомогенный фокус инфильтрации с полостями распада до 3 см в диаметре, разнокалиберные очаги”. При изучении результатов комплексного лечения на обзорной рентгенограмме органов грудной клетки от 12.02.2006: “Текущее рубцевание полостей распада”. Пример 2. Пациент М., 36 лет, болен туберкулезом легких с 1999 г. Ранее лечился в Октябрьском ПТД, наблюдался по ГДУ VIIA. 11.02.2003 в хирургическом отделении Республиканской больницы УИН проведено оперативное лечение: “Резекция сегментов S1 и 82 верхней доли левого легкого”. Поступил на лечение 19.11.2006 г., поставлен диагноз: “Инфильтративный туберкулез верхней доли левого легкого БК(+) ГДУ 1А, поздний рецидив. Поликистоз верхней доли левого легкого”. Жалобы при поступлении: сухой кашель, потливость, слабость. С 30.01.2006 г. на фоне терапии метазидом, пиразинамидом, этамбутолом назначены пробиотик БС и иммуномодулятор ИМ по указанной схеме. Таким образом, было выявлено, что назначение пробиотика БС и иммуномодулятора ИМ совместно с антибактериальной терапией туберкулеза является более эффективным и более быстрым способом лечения туберкулеза.
Формула изобретения
Способ лечения туберкулеза легких, включающий традиционную антибактериальную терапию и введение пробиотика бактиспорина, отличающийся тем, что дополнительно вводят перорально оксиметилурацил в дозе 0,5 г два раза в день в течение 10 дней лечения.
|
||||||||||||||||||||||||||


 канд. мед. наук. – Уфа, 2004. – 97 с.]. Однако иммуномодулирующее действие БС проявляется стимуляцией механизмов иммуногенеза, связанных с провоспалительными эффектами, способными оказывать временное ухудшающее влияние на общее состояние больного. Ввиду этого появляется необходимость в определенной коррекции влияния проводимого лечения на иммунный статус больного.
канд. мед. наук. – Уфа, 2004. – 97 с.]. Однако иммуномодулирующее действие БС проявляется стимуляцией механизмов иммуногенеза, связанных с провоспалительными эффектами, способными оказывать временное ухудшающее влияние на общее состояние больного. Ввиду этого появляется необходимость в определенной коррекции влияния проводимого лечения на иммунный статус больного.