|
|
(21), (22) Заявка: 2007121423/14, 07.06.2007
(24) Дата начала отсчета срока действия патента:
07.06.2007
(46) Опубликовано: 20.12.2008
(56) Список документов, цитированных в отчете о
поиске:
КИВВА А.Н. Диагностика и лечение болезни Гиршпрунга у детей. 2001, 63-76. SU 1533665 A1, 07.01.1990. RU 2297800 C2, 27.04.2007. SU 1138139 A1, 07.02.1985. MD 950 G2, 05.11.1998. KIM J. et al. Appendicostomy stomas and antegrade irrigation after laparoscopic antegrade continence enema. J. laparoscopic Adv. Surg. Tech. A, 2006, 16(4), 400-3.
Адрес для переписки:
344064, г.Ростов-на-Дону, пер. Боржомский, 9б, М.В. Ковалеву
|
(72) Автор(ы):
Чепурной Геннадий Иванович (RU),
Ковалев Максим Владимирович (RU),
Кацупеев Валерий Борисович (RU)
(73) Патентообладатель(и):
Чепурной Геннадий Иванович (RU),
Ковалев Максим Владимирович (RU),
Кацупеев Валерий Борисович (RU)
|
(54) СПОСОБ ЦЕКОСТОМИИ ПРИ ХИРУРГИЧЕСКОМ ЛЕЧЕНИИ БОЛЕЗНИ ГИРШПРУНГА
(57) Реферат:
Изобретение относится к медицине, в частности к хирургии. После срединной лапаротомии и выполнения основного этапа операции мобилизуют восходящий отдел толстой кишки. Прошивают восходящий отдел толстой кишки в поперечном направлении двумя рядами непрерывных швов. Линию двухрядного шва обшивают серозно-мышечными швами. Слепую кишку с червеобразным отростком выводят через дополнительный разрез у латерального края правой прямой мышцы живота. Отсекают червеобразный отросток у его основания. Образовавшийся кишечный просвет расширяют до 1 см в диаметре. Вводят перфорированный зонд такого же диаметра в просвет слепой кишки. Создают герметичность по окружности зонда с помощью кисетного шва. Затем фиксируют слепую кишку к париетальной брюшине серозно-мышечными швами. Способ позволяет сократить сроки выздоровления, повысить качество и эффективность оперативного вмешательства при болезни Гиршпрунга за счет отведения каловых масс от зоны хирургического вмешательства на толстой кишке и создания тем самым условий для заживления тканей первичным натяжением. 4 ил.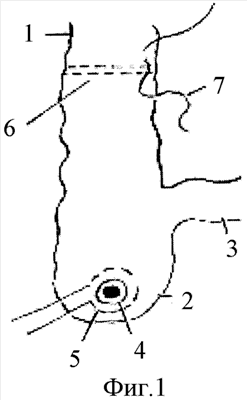
Изобретение относится к медицине, в частности к хирургическому лечению различных заболеваний и повреждений толстой кишки, и может быть использовано в детской и общей хирургии.
Известен способ декомпрессии и внутреннего шинирования при функциональной кишечной непроходимости, который предполагает использование цекостомы для интубации тонкой кишки с последующим гофрированием тонкой кишки и укладкой последней по окружности в виде 1,5-2 колец (заявка РФ №933082 от 07.02.1982).
Однако данный способ допускает попадание кишечного содержимого в дистальный отдел толстой кишки и используется в основном для предупреждения ранней спаечной и механической непроходимости.
Еще один способ декомпрессии кишечника заключается в интубации тонкой кишки через просвет червеобразного отростка, проведении трубки в тонкую кишку на 1-1,5 метра, а после удаления зонда производят аппендэктомию с погружением культи отростка в брюшную полость и ушиванием раны (авторское свидетельство СССР №1138139 от 07.02.1985).
Такой способ эффективен при инвагинациях, не обеспечивает условий для быстрого заживления ран при заболеваниях и травмах толстой кишки, для дренирования используется вся длина червеобразного отростка, при закрытии цекостомы необходима аппендэктомия.
Известен также способ декомпрессии кишечника с использованием специальных приспособлений – проводника для перфорированного зонда и защитного кожуха, который выбран в качестве прототипа (авторское свидетельство СССР №1533665, публ. 07.01.1990).
Сущность прототипа заключается в проведении зонда в подвздошную кишку для постоянной декомпрессии, при этом после удаления приспособления стома закрывается самостоятельно на 6-7 день.
Однако при использовании данного способа содержимое кишечника поступает и в толстую кишку, постоянно контактируя с линией швов (например, при межкишечном анастомозе), что не обеспечивает условий для быстрого заживления ран при заболеваниях и травмах толстой кишки и делает возможным образование свищей. Кроме того, требуются специальные приспособления и фиксация цекостомы в правой подвздошной области делает в некоторых случаях невозможным наложение колоректального анастомоза.
Задачей настоящего изобретения является сокращение сроков выздоровления, повышение качества и эффективности оперативного вмешательства при болезни Гиршпрунга путем обеспечения отведения каловых масс от зоны хирургического вмешательства на толстой кишке с созданием условий для заживления тканей первичным натяжением.
Поставленная задача достигается тем, что после выполнения срединной лапаротомии и основного этапа операции при болезни Гиршпрунга мобилизуют восходящий отдел толстой кишки, прошивают его в поперечном направлении через все слои двумя рядами непрерывных швов (мы с одинаковым эффектом использовали шовный материал Seralon 2/0 и Serasynth 3/0), ликвидируя тем самым просвет кишки, причем линию двухрядного шва обшивают серозно-мышечными швами. Слепую кишку с червеобразным отростком выводят на кожу через дополнительный разрез у латерального края правой прямой мышцы живота, отсекают червеобразный отросток у его основания, образовавшийся кишечный просвет расширяют до 1 см в диаметре, вводят перфорированный зонд такого же диаметра в просвет слепой кишки, создают герметичность зонда с помощью кисетного шва, подшивают слепую кишку к париетальной брюшине.
Предлагаемый способ иллюстрируется чертежами, представленными на фиг.1-6.
На фиг.1 показана схема формирования цекостомы и исключения толстой кишки из калопроводящего пути;
на фиг.2 – схема завершения цекостомии;
на фиг.3 – самостоятельное восстановление проходимости кишки;
на фиг.4 – схема восстановления пассажа по толстой кишке после самостоятельного закрытия цекостомы.
На фиг.1-4 показаны восходящая ободочная кишка – 1, слепая кишка – 2, подвздошная кишка – 3, цекостома у основания червеобразного отростка – 4, кисетный шов вокруг цекостомического отверстия – 5, два ряда непрерывных швов, ликвидирующих просвет восходящей кишки – 6, нить серозно-мышечного шва – 7.
Способ осуществляют следующим образом.
После срединной лапаротомии делают дополнительный разрез в правой подвздошной области, выводят слепую кишку с червеобразным отростком, отсекают червеобразный отросток у основания. Образовавшийся кишечный просвет расширяют до 1 см в диаметре и вводят в просвет слепой кишки такого же диаметра трубку (тефлоновую или полихлорвиниловую), создавая герметичность ее по окружности с помощью кисетного шва 5. Затем мобилизуют восходящий отдел толстой кишки 1, прошивают ее в поперечном направлении двумя рядами непрерывных швов 6, ликвидируя тем самым ее просвет. Линия двухрядного шва обшивается серозно-мышечными швами 7. Цекостому 4 с трубкой выводят на кожу через дополнительный разрез в правой подвздошной области у латерального края прямой мышцы живота.
Преимущества предложенного способа заключаются в том, что наложение цекостомы одновременно с радикальным хирургическим вмешательством при болезни Гиршпрунга у детей позволяет без технических трудностей мобилизовать правый фланг толстой кишки и низвести не пораженную патологическим процессом толстокишечную часть до малого таза (при аганглиозе), где без особых трудностей может быть наложен колоректальный анастомоз однорядным швом. Цекостомия обеспечивает такую возможность, хотя традиционные методы лечения предполагают наложение аналогичных анастомозов в 2-3 ряда швов.
Пример. Больной Г., 1 год, диагноз: болезнь Гиршпрунга с поражением ректосигмоидного отдела толстой кишки. 21.03.2007 произведена операция – резекция участка аганглиоза с наложением колоректального анастомоза по Г.И.Чепурному (ушитые культи кишок низводятся в малый таз, далее через задний сагиттальный разрез по Репа с рассечением копчика производится наложение колоректального анастомоза однорядными узловыми швами, узелками вовнутрь кишки), прошивание восходящей ободочной кишки через все слои двумя рядами непрерывных швов с последующим обшиванием их серозно-мышечными швами, наложение цекостомы у основания червеобразного отростка. В цекостому была введена полихлорвиниловая трубка диаметром 1,0 см. 24.03.2007 ребенок переведен из реанимационного отделения, отделяемое по цекостоме до 300,0 мл/сут. В послеоперационном периоде проводились постоянные промывания цекостомы, микроклизмы для разжижения стула. 28.03.2007 удалена трубка из цекостомы, наложен калоприемник. 5.04.2007 (15-е сутки после операции) родители отметили отхождение газов через задний проход, 7.04.2007 (17-е сутки после операции) у ребенка отмечен самостоятельный стул, уменьшение отделяемого из цекостомы, на область которой накладываются повязки с цинковой пастой. 24.04.2007 исчезло отделяемое из цекостомы, которая закрылась самостоятельно.
При использовании заявляемого способа цекостомии не требуется повторного оперативного вмешательства для восстановления проходимости толстой кишки. Ее просвет восстанавливается самостоятельно на 15-17 сутки после наложения цекостомы. Цекостома закрывается самостоятельно после восстановления проходимости толстой кишки.
Формула изобретения
Способ цекостомии при хирургическом лечении болезни Гиршпрунга, включающий мобилизацию восходящего отдела толстой кишки после срединной лапаротомии и выполнение основного этапа операции, прошивание его в поперечном направлении через все слои двумя рядами непрерывных швов с последующим обшиванием линии двухрядного шва серозно-мышечными швами, выведение слепой кишки с червеобразным отростком через дополнительный разрез у латерального края правой прямой мышцы живота, отсечение червеобразного отростка у его основания, расширение образовавшегося кишечного просвета до 1 см в диаметре, введение перфорированного зонда такого же диаметра в просвет слепой кишки, создание герметичности по окружности зонда с помощью кисетного шва с последующей фиксацией слепой кишки к париетальной брюшине серозно-мышечными швами.
РИСУНКИ
|
|