|
|
(21), (22) Заявка: 2006141496/14, 24.11.2006
(24) Дата начала отсчета срока действия патента:
24.11.2006
(46) Опубликовано: 27.08.2008
(56) Список документов, цитированных в отчете о
поиске:
ЕРМОЛЕНКО С.В. и др. Трудности в реализации энтерального зондового питания и антирефлюксной защиты при острых перфорационных медиастинитах. Вестник новых медицинских технологий, 2005, № 3-4, 149. RU 2229314 С2, 27.05.2004. ЛИТТМАНН И. Брюшная хирургия. – Будапешт: 1970, 150, 186-187. ХРУПКИН В.И. и др. Энтеральная терапия синдрома кишечной
Адрес для переписки:
394077, г.Воронеж, ул. Ген. Лизюкова, 34, кв.274, И.В. Юргеласу
|
(72) Автор(ы):
Пархисенко Юрий Александрович (RU),
Солод Наталья Викторовна (RU),
Юргелас Игорь Владимирович (RU),
Фролов Роман Николаевич (RU)
(73) Патентообладатель(и):
Юргелас Игорь Владимирович (RU)
|
(54) СПОСОБ АНТИРЕФЛЮКСНОЙ ЗАЩИТЫ И РАННЕГО ЭНТЕРАЛЬНОГО ПИТАНИЯ БОЛЬНЫХ С ПОВРЕЖДЕНИЯМИ И РАЗРЫВАМИ ПИЩЕВОДА, ОСЛОЖНЕННЫМИ СИНДРОМОМ КИШЕЧНОЙ НЕДОСТАТОЧНОСТИ
(57) Реферат:
Изобретение относится к медицине, а именно – к хирургии. Выполняют фундопликацию в сочетании с одиночной гастростомией. Антирефлюксную защиту пищевода выполняют с сохранением анатомической непрерывности желудочно-кишечного тракта. Фиксирующий фундопликационную манжету шов укрепляют сверху дополнительно вторым рядом одиночных серозно-мышечных швов. Желудочный конус фиксируют к брюшной стенке дополнительными шестью одиночными швами. Через отверстие в желудке интраоперационно проводят трехканальный гастроинтестинальный зонд на расстояние до 70-80 см за связку Трейтца. После чего на зонд нанизывают гастростомическую трубку. Трубку помещают в просвете желудка в переднезаднем направлении. Желудочный конец трубки направляют к кардии и помещают над уровнем жидкости в области дна желудка. Использованием предлагаемого способа достигается техническая простота при одноэтапности и малой травматичности вмешательства, возможность совмещать функции антирефлюксной защиты, декомпрессии и нутритивной поддержки, начинать энтеральное питание в раннем послеоперационном периоде, проводить лечение синдрома кишечной недостаточности, что облегчает протекание реабилитационного периода у данной категории больных. Способ обеспечивает надежную профилактику рефлюкса из желудка в пищевод, а также герметичность гастростомы при сохранении ее декомпрессионной функции за счет разветвления трубки. 1 ил.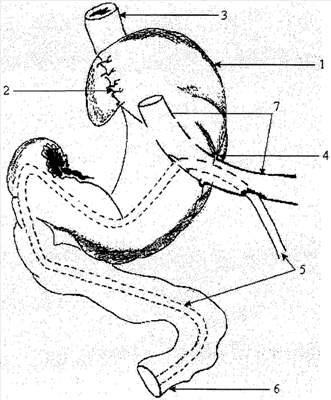
(56) (продолжение):
CLASS=”b560m”недостаточности у больных с перитонитом. Вестник хирургии, 2003, 6, 16-19. UA 52949 А, 15.01.2003.
Изобретение относится к медицине, а именно к хирургии.
Проведение такого зонда из желудка далее в двенадцатиперстную кишку также не лишено недостатков: нахождение зонда в кардиоэзофагеальной зоне способствует зиянию кардии, а значит гастроэзофагеальному рефлюксу.
Недостатком данного способа является большая травматичность и необходимость последующего реконструктивно-восстановительного вмешательства ввиду отсутствия возможности самостоятельного восстановления пассажа пищи.
Недостатком применения данного способа является то, что перевязка абдоминального отдела пищевода приводит к скоплению заглатываемой слюны и слизи, их инфицированию, повышению давления в просвете пищевода. Это, в свою очередь, препятствует заживлению дефекта пищевода, либо способствует развитию несостоятельности швов в случае ранее выполненной герметизации дефекта стенки пищевода.
Известный способ Фроггатта заключается в выполнении двойной гастростомии, причем одна из трубок служит для декомпрессии и аспирации желудочного содержимого, а вторая – проводится в тощую кишку и используется для питания [Комаров Б.Д., Каншин Н.Н., Абакумов М.М. Повреждения пищевода. – М.: Медицина. – 1981. – С.128].
Недостатком данной методики является отсутствие надежной профилактики гастроэзофагеального рефлюкса.
Недостатком данной методики является негерметичное дренирование пищевода с сохраняющимися вследствие этого явлениями гастроэзофагеального рефлюкса. Кроме того, отсутствует возможность проведения раннего энтерального питания и декомпрессии тонкого кишечника.
Известен способ Джонсона, заключающийся в двустороннем выключении пищевода с пересечением его на шее, наложении эзофагостом, прошивании желудка в области кардии с наложением гастростомы для питания в препилорическом отделе [Комаров Б.Д., Каншин Н.Н., Абакумов М.М. Повреждения пищевода. – М.: Медицина. – 1981. – С.127].
Недостатком данной методики является ее чрезвычайная травматичность, отсутствие возможности раннего энтерального питания, необходимость в последующем реконструктивно-восстановительном вмешательстве ввиду отсутствия возможности самостоятельного восстановления пассажа пищи.
Недостатками применения данной методики являются сохраняющаяся возможность заброса желудочного секрета в зону травмы пищевода, необходимость повторного вмешательства для закрытия кишечного свища.
Недостатком применения данной методики является то, что питание через единственную гастростому, особенно раннее, при использовании ее исключительно в целях декомпрессии невозможно.
Недостатком методики следует признать большую травматичность, необходимость в последующем реконструктивно-восстановительном вмешательстве ввиду отсутствия возможности самостоятельного восстановления пассажа пищи.
Известна методика Э.Н. Ванцяна, А.Н. Тощакова, заключающаяся в наложении декомпрессионной гастростомы и еюностомы для питания [Ванцян Э.Н., Тощаков А.Н. Лечение ожогов и рубцовых сужений пищевода. – М., 1971. – С.66-75, 207-229].
Недостатком ее является отсутствие надежного предупреждения заброса желудочного содержимого в пищевод. Кроме того, еюностомия может вызвать ряд осложнений (непроходимость кишечника, отхождение стомы, демпинг-реакция) и требует повторного вмешательства для закрытия кишечного свища.
Недостатком применения данной методики является то, что питание через единственную гастростому, особенно раннее, при использовании ее исключительно в целях декомпрессии невозможно.
Недостатком данной методики является возможность возникновения в связи с еюностомией ряда осложнений (кишечная непроходимость, отхождение стомы, демпинг-реакция), а в последующем – необходимость в повторном вмешательстве для закрытия кишечного свища.
Недостатками данных методик являются либо отсутствие антирефлюксной защиты, либо же невозможность проведения раннего энтерального питания, при невозможности так или иначе лечения синдрома кишечной недостаточности. Высокая вероятность развития последнего с частотой до 50-75% отмечается у больных с повреждениями и разрывами нижнегрудного и абдоминального отделов пищевода, в особенности перенесших чрездиафрагмальную медиастинотомию по А.Г. Савиных, для которых характерно развитие внутрибрюшного воспаления [Флорикян А.К. Хирургия повреждений груди (патофизиология, клиника, диагностика, лечение). Избранные лекции. – Харьков, 1998. – 504 с.].
Техническим результатом изобретения является одноэтапность, малая травматичность, сокращение сроков реабилитационного периода и повышение эффективности лечения у больных с повреждениями и разрывами пищевода, осложненными синдромом кишечной недостаточности.
Технический результат достигается тем, что выполняется фундопликация в сочетании с одиночной гастростомией и чрезжелудочной еюностомией посредством двухпросветной разветвленной трубки, при этом фиксирующий фундопликационную манжету шов укрепляется сверху дополнительно вторым рядом одиночных серозно-мышечных швов для предохранения первого ряда в случае развития его несостоятельности, желудочный конус фиксируется к брюшной стенке дополнительными 6 одиночными швами, для чрезжелудочной еюностомии используется трехканальный гастроинтестинальный зонд, который интраоперационно проводится на расстояние до 70-80 см за связку Трейтца.
Способ осуществляют следующим образом: брюшную полость вскрывают верхним и среднесрединным разрезом. Рассекают левую треугольную связку печени и верхнюю половину малого сальника. Частично мобилизуют дно желудка, для чего приходится перевязать 1-2 короткие желудочные артерии, проходящие в желудочно-селезеночной связке. Пищевод выделяют из окружающих тканей и берут на держалку. Сшивают ножки диафрагмы. Дном желудка, как манжеткой, окутывают пищевод. Несколькими серозно-мышечными швами, захватывающими наружную адвентициальную оболочку пищевода, фиксируют вокруг пищевода стенки желудка. Создание манжеты преследует цель не только исключить возможность зияния кардии и, следовательно, заброса желудочного содержимого в просвет поврежденного пищевода, но и надежно укрыть линию швов, наложенных на дефект стенки пищевода, в случае разрыва нижнегрудного и/или абдоминального отделов. Поэтому фиксирующий манжету шов укрепляют сверху дополнительно вторым рядом одиночных серозно-мышечных швов для предохранения первого ряда в случае развития его несостоятельности. Существенным моментом операции является достаточная степень натяжения желудочной манжетки. Указательный палец должен легко проникать между манжеткой и пищеводом. Эффективность операции проверяют путем введения в желудок через зонд 300,0 мл газа. Затем перемещают зонд в пищевод, пережимают привратник, и, надавливая на желудок, определяют наличие рефлюкса жидкости в пищевод. Затем в рану выводят переднюю стенку желудка ближе к кардиальной части, и с помощью мягкого зажима вытягивают часть ее в виде конуса с основанием – между большой и малой кривизной желудка. У основания его накладывают первый серозно-мышечный кисетный шов диаметром до 3 см. Затем на 1,5 см ниже и параллельно кисетному шву накладывают 6 одиночных швов, которые способствуют более надежной фиксации желудочного конуса к брюшной стенке в сравнении с традиционно накладываемыми параллельно кисетному шву швами полукисетными. Промежутки между одиночными швами практически отсутствуют. В центре кисета вскрывают просвет желудка разрезом до 1,5 см. Через это отверстие в желудок помещают трехканальный гастроинтестинальный зонд [например, ЗАП №24, производитель – АОЗТ «РЕМИС», лицензия государственного образца серия ЦЛМД №5051/5047, продукция сертифицирована во ВНИИМТ МЗ РФ], проводя последний на расстояние до 70-80 см за связкой Трейца для аспирации с одновременным энтеральным питанием. Для устранения морфофункциональных желудочно-кишечных нарушений в послеоперационном периоде осуществляется кишечный лаваж с добавлением энтеросорбентов и аспирацией, чреззондовое введение регуляторных и субстратных антигипоксантов, парафармацевтиков в виде водных растворов или добавок в питательные смеси в сочетании с медикаментозной стимуляцией моторики с помощью прокинетиков 1, 2 и 3-го поколений. После этого на зонд нанизывают гастростомическую трубку диаметром до 2 см и помещают последнюю в просвет желудка прямо, в переднезаднем направлении. «Желудочный конец» полученной таким образом импровизированной разветвленной двухпросветной трубки направляют к кардии и помещают над уровнем жидкости в области дна желудка, где сила перистальтических сокращений наименьшая. Этот прием способствует улучшению герметичности гастростомы и не нарушает ее декомпрессионную функцию. Кисет вокруг гастростомической трубки стягивают до соприкосновения слизистой оболочки и завязывают. Концы нити отрезают. Затем вокруг трубки последовательно стягивают, до соприкосновения серозной оболочки, и завязывают 6 одиночных швов. При этом трубку вдавливают внутрь, инвагинируя желудочный конус, после чего завязывают нити последнего одиночного шва. Таким образом, из передней стенки желудка формируется прямой канал одиночного искусственного желудочного свища, интубированный двухпросветной разветвленной трубкой. После дополнительной обработки покровных тканей левосторонним трансректальным вертикальным разрезом, начиная на 1-2 см ниже реберной дуги и на два поперечных пальца от белой линии живота, на протяжении 6-10 см (в зависимости от толщины брюшной стенки) рассекают кожу, подкожную клетчатку и слабо выраженную поверхностную фасцию, обнажают переднюю стенку влагалища прямой мышцы живота. Недопустимым является малый (4-5 см) разрез, так как вытягиваемая в рану передняя желудочная стенка ущемляется, создается венозный застой и т.д. Далее посередине прямой мышцы делают продольный разрез передней стенки влагалища длиной 6-8 см. Прямую мышцу бережно разделяют по ходу волокон на две равные части до задней стенки влагалища с помощью ножниц, чтобы не травмировать и не нарушить ее питания. После отведения в стороны мышечно-апоневротических лоскутов рассекают поперечным разрезом обнаженную на дне раны заднюю стенку влагалища прямой мышцы, поперечную фасцию и тесно спаянную с ней париетальную брюшину. Вскрывают брюшную полость. В рану выводят последовательно разветвленную двухпросветную гастростомическую трубку, а затем переднюю стенку желудка со сформированным желудочным свищом. Выведенную в рану стенку желудка фиксируют 8 узловыми швами (вверху, внизу, слева, справа) через серозно-мышечный слой желудка к париетальной брюшине, поперечной фасции и задней стенке влагалища прямой мышцы живота. После вшивания желудочной стенки в отверстие брюшной раны (гастропексии) удаляют крючки, которыми рана была расширена во время операции. При этом перекрестно рассекаемые в начале операции края кожной раны, листки влагалища и волокна прямой мышцы живота, возвращаются обратно в свое нормальное положение и сжимают трубку, введенную в рану брюшной стенки и желудок, как крестообразный зажим. Свободные концы 6 одиночных швов проводят через все слои передней брюшной стенки, повторно связывают между собой и срезают. Таким образом, желудок оказывается дважды фиксированным к брюшной стенке, что обеспечивает надежную фиксацию желудочного конуса в ране и герметичное закрытие брюшной полости. При зашивании операционной раны оставляют мышечно-апоневротическое кольцо соразмерно с окружностью гастростомического цилиндра. Обе стенки влагалища прямой мышцы тщательно ушивают до образования 2 сухожильных колец, плотно охватывающих желудочный конус, во избежание выпадения желудка и образования грыжи. При зашивании кожи иссекают из ее краев 2 полулунных участка 1,5×0,5 см в том месте, где предполагается вшить каналовидный свищ. Для фиксации двухпросветной разветвленной гастростомической трубки от ее конца отсекают участок длиной 1-1,5 см, который в виде манжеты насаживают на трубку и продвигают его к месту выхождения трубки через переднюю брюшную стенку. Манжету прошивают капроновыми лигатурами в 2 местах. Такая фиксация достаточно надежна и не препятствует кормлению, так как просвет мягкой трубки остается не сдавленным.
На фиг.1 изображен законченный вид операции. Дном желудка (1), как манжеткой (2), окутывают пищевод (3). Через гастростомическое отверстие (4) в желудок (1) помещают трехканальный гастроинтестинальный зонд (5), проводя последний на расстояние 70-80 см за связкой Трейтца (6). После этого на зонд (5) нанизывают гастростомическую трубку (7) диаметром до 2 см и помещают последнюю в просвет желудка (1) прямо, в переднезаднем направлении. Таким образом, получают двухпросветную гастростомическую трубку (7), одним из просветов которой является ее собственный просвет, а вторым – просвет трехканального зонда (5). Разветвления трубки создаются благодаря ориентации ее собственного просвета (7) к кардии, а трехканального зонда (5) – к пилорическому отделу и далее в тонкую кишку.
Пример №1. Больной А., 62 лет, медицинская карта стационарного больного №06126/2, поступил в отделение хиругическое торакальное ГУЗ «Воронежская областная клиническая больница №1» 07.06.2006 г. с диагнозом – Острый задненижний гнойный медиастинит, первичный левосторонний пиопневмоторакс – причиной чего явился спонтанный разрыв пищевода. Последний возник на фоне алкогольно-пищевого эксцесса в сроке более 72 часов назад. Эндоскопическое исследование пищевода установило, что разрыв размерами 1,5×0,8 см локализовался в типичном месте – левая заднебоковая стенка нижнегрудного отдела пищевода. При полипозиционной рентгеноскопии грудной клетки с прицельным исследованием средостения и плевральных полостей, контрастированием пищевода раствором урографина 76% установлено наличие пищеводно-средостенно-плеврального свища, ограниченного гидропневмоторакса слева. После анализа результатов исследования клинико-лабораторного минимума проведена кратковременная предоперационная подготовка в объеме расширенной инфузионно-трансфузионной терапии, целью которой была, в первую очередь, стабилизация показателей гемодинамики и, в меньшей степени, коррекция гомеостазиологических расстройств, прежде всего, нарушений водно-электролитного баланса, параллельно с этим выполнено дренирование левой плевральной полости двумя широкопросветными дренажами для аспирационно-промывного плевродиализа. После этого под многокомпонентной анестезией с миорелаксантами и искусственной вентиляцией легких произведена верхне- и среднесрединная лапаротомия. При ревизии в брюшной полости выявлен умеренно выраженный спаечный процесс. Спайки рассечены, при дальнейшей ревизии установлено, что привратник желудка свободно проходим, выпота в брюшной полости нет, петли тонкого кишечника несколько раздуты, перистальтическая активность вялая. Рассечена левая треугольная связка печени и верхняя половина малого сальника. Частично мобилизовано дно желудка. Пищевод выделен из окружающих тканей и взят на держалку, сшиты ножки диафрагмы, дном желудка, как манжеткой, окутан пищевод. Несколькими серозно-мышечными швами, захватывая наружную адвентициальную оболочку пищевода, стенки желудка фиксированы вокруг пищевода. Фиксирующий манжету шов укреплен сверху дополнительно вторым рядом одиночных серозно-мышечных швов. При контроле степень натяжения желудочной манжетки достаточная. Затем в рану выведена передняя стенка желудка ближе к кардиальной части, и с помощью окончатого зажима часть ее вытянута в виде конуса с основанием – между большой и малой кривизной желудка. У основания конуса наложены 1-й серозно-мышечный кисетный шов диаметром до 3 см. Затем на 1,5 см ниже и параллельно кисетному шву наложены 6 одиночных швов. В центре кисета произведена гастростомия разрезом до 1,5 см. Через это отверстие в желудок помещен трехканальный гастроинтестинальный зонд и далее проведен на расстояние до 70 см за связку Трейца. После этого на зонд нанизана гастростомическая трубка диаметром до 2 см и помещена в просвет желудка прямо, в переднезаднем направлении. «Желудочный конец» полученной таким образом разветвленной двухпросветной трубки направлен к кардии. Кисет вокруг гастростомической трубки стянут до соприкосновения слизистой оболочки и завязан. Концы нити отрезаны. Затем вокруг трубки последовательно стянуты, до соприкосновения серозной оболочки, и завязаны 6 одиночных швов. При этом трубка вдавлена внутрь с инвагинацией желудочного конуса, после чего завязаны нити последнего одиночного шва. После дополнительной обработки покровных тканей левосторонним трансректальным вертикальным разрезом, начиная на 2 см ниже реберной дуги и на два поперечных пальца от белой линии живота, на протяжении 6 см рассечена кожа, подкожная клетчатка и слабо выраженная поверхностная фасция, обнажена передняя стенка влагалища прямой мышцы живота. Далее посередине прямой мышцы выполнен продольный разрез передней стенки влагалища длиной 6 см. Прямая мышца разделена по ходу волокон на две равные части до задней стенки влагалища с помощью ножниц. После отведения в стороны мышечно-апоневротических лоскутов рассечена поперечным разрезом обнаженная на дне раны задняя стенка влагалища прямой мышцы, поперечная фасция и тесно спаянная с ней париетальная брюшина. Вскрыта брюшная полость. В рану выведены последовательно разветвленная двухпросветная гастростомическая трубка, а затем передняя стенка желудка со сформированным желудочным свищом. Выведенная в рану стенка желудка фиксирована 8 узловыми швами (вверху, внизу, слева, справа) через серозно-мышечный слой желудка к париетальной брюшине, поперечной фасции и задней стенке влагалища прямой мышцы живота. После вшивания желудочной стенки в отверстие брюшной раны удалены крючки, которыми рана была расширена. Свободные концы 6 одиночных швов проведены через все слои передней брюшной стенки, повторно связаны между собой и срезаны. Обе стенки влагалища прямой мышцы ушиты до образования 2 сухожильных колец, плотно охвативших желудочный конус. При зашивании кожи из ее краев иссечены 2 полулунных участка 1,5×0,5 см в месте вшивания желудочного свища. Для фиксации двухпросветной разветвленной гастростомической трубки от ее конца отсечен участок длиной 1,5 см, который в виде манжеты насажен на трубку и продвинут к месту выхождения трубки через переднюю брюшную стенку. Манжета прошита капроновыми лигатурами в 2 местах.
В раннем послеоперационном периоде гастростома служила для декомпрессии до разрешения явлений гастропареза, а гастроеюнальный зонд – для кишечного лаважа с добавлением энтеросорбентов и аспирацией, введения регуляторных и субстратных антигипоксантов, парафармацевтиков в виде добавок в энтеральные питательные смеси в сочетании с медикаментозной стимуляцией моторики с помощью прокинетиков 1, 2 и 3-го поколений. Кроме того, проводился круглосуточный, а затем фракционный аспирационный проточно-промывной диализ левой плевральной полости, многокомпонентная фармакотерапия, использовались методы экстракорпоральной детоксикации и иммуностимуляции.
На 4-й неделе после повторных рентгенологических исследований пищевода с использованием водорастворимого контраста удалена дренажная система левой плевральной полости и гастроеюнальный зонд, продолжено энтеральное питание через гастростомическую трубку. Больной выписан 15.07.2006 г. в удовлетворительном состоянии для дальнейшего наблюдения в условиях одной из центральных районных больниц.
При контрольном осмотре через 3 месяца больной жалоб не предъявлял, данных за первичную хронизацию задненижнего медиастинита не выявлено, функция сформированной фундопликационной манжеты и гастростомы удовлетворительная.
Предлагаемый способ является одноэтапным и малотравматичным, позволяет совмещать функции антирефлюксной защиты, декомпрессии и нутритивной поддержки, начинать энтеральное питание в раннем послеоперационном периоде, проводить лечение синдрома кишечной недостаточности, что облегчает протекание послеоперационного периода и сокращает сроки адаптации пациента.
Формула изобретения
Способ лечения больных с разрывом пищевода, осложненным синдромом кишечной недостаточности, включающий декомпрессию желудка, одиночную гастростомию, антирефлюксную защиту пищевода с сохранением анатомической непрерывности желудочно-кишечного тракта, раннее зондовое питание, отличающийся тем, что выполняют фундопликацию, фиксирующий фундопликационную манжету шов укрепляют сверху дополнительно вторым рядом одиночных серозно-мышечных швов, желудочный конус фиксируют к брюшной стенке дополнительными одиночными швами, при этом через отверстие в желудке интраоперационно проводят трехканальный гастроинтестинальный зонд на расстояние до 70-80 см за связку Трейтца, после чего на зонд нанизывают гастростомическую трубку и помещают ее в просвете желудка в передне-заднем направлении, желудочный конец трубки направляют к кардии и помещают над уровнем жидкости в области дна желудка.
РИСУНКИ
|
|