Патент на изобретение №2331427
|
||||||||||||||||||||||||||
(54) СПОСОБ ЛЕЧЕНИЯ ХРОНИЧЕСКОГО ТРИХОМОНИАЗА
(57) Реферат:
Изобретение относится к медицине, в частности к урологии и урогинекологии, и касается лечения хронического трихомониаза. Для этого определяют чувствительность возбудителя к антипротозойным препаратам, в подготовительном этапе вводят споробактерин, сулодексид, метадоксил, вобэнзим, воздействуют УЗИ на предстальную железу. Затем на этапе этиотропной терапии осуществляют забор крови, разделяют ее на плазму, взвесь эритроцитов и лейкоцитов путем последовательного центрифугирования со скоростями 800 и 1800 об/мин при температуре +4°С. Плазму удаляют, замещают ее кристаллоидным раствором. Внутривенно вводят взвесь эритроцитов больному. Взвесь лейкоцитов после облучения полупроводниковым лазером с
(56) (продолжение): CLASS=”b560m”for Vaginitis. Gynecol Obstet Invest. 2006 Dec 4; 65 (3): 195-200. CHURAKOV A.A. et al. Combined physiotherapy of chronic infectious prostatitisUrologiia. 2007 Jan-Feb; (1): 61-5.
Способ лечения хронического трихомониаза относится к области медицины, в частности к мочеполовым протозойным заболеваниям. Согласно результатам эпидемиологических исследований в Российской Федерации ежегодно регистрируется более 2 млн больных заболеваниями, передаваемыми половым путем, причем ведущее место в структуре воспалительных заболеваний урогенитального тракта занимают мочеполовой трихомониаз, который представляет собой заболевание урогенитального тракта человека, вызванное простейшим одноклеточным паразитом Trichomonas vaginalis. По данным ВОЗ им страдает до 10% населения земного шара. Данная инвазия лидирует по частоте выявления среди инфекций, передаваемых половым путем у лиц, обратившихся за специализированной дерматовенерологической, акушерско-гинекологической и урологической помощью по поводу инфекционно-воспалительных заболеваний урогенитального тракта. Заболеваемость мочеполовым трихомониазом в России составляет от 261 до 343 на 100000 населения. Урогенитальный трихомониаз чаще протекает как смешанная инфекция. При этом на фоне протозойного агента могут формироваться сложные ассоциации бактериального, вирусного, хламидийного и другого характера. Сама же урогенитальная трихомонада является одним из трех видов трихомонад (вместе с ротовой и кишечной), паразитирующих у человека. Сложность и неоднозначность патогенеза трихомонадной инвазии обусловлены наряду с состоянием клеточного и гуморального иммунитета, интеграционными конкурентными взаимоотношениями патогенных микроорганизмов и симбионтов, формирующих индивидуальный микробиоценоз мочеполовых путей у больных с трихомониазом. Способность влагалищных трихомонад осуществлять незавершенный фагоцитоз различных инфекционных агентов и служить резервуаром для многих патогенных бактерий и вирусов объясняет как многоочаговость поражения при данном заболевании, так и проблемы, связанные с его лечением. Клиника трихомониаза сходна с клиникой других воспалительных заболеваний мочеполового тракта. У мужчин это – уретрит, простатит, везикулит, орхоэпидимит, куперит, цистит. У женщин, как и у мужчин, это также мнооочаговое заболевание, протекающее в виде кольпита, уретрита, цистита, сальпингита, эндоцервицита, бартолинита, аднексита, эндометрита, проктита. Трихомонады могут быть причиной возникновения язв в вульвоанальной области, кондиматоза и рака Педжета. Нередко в связи с трихомонадной инвазией ослабляется у мужчин эрекция, оргазм, наступает преждевременная эякуляция, развивается бесплодие. Длительность заболевания может составлять до 30 лет. В течение последних 10-15 лет среди пациентов с трихомониазом увеличилась частота выявления амастиготных форм влагалищных трихомонад – метаболически малоактивных особей паразита, лишенных органоидов движения (блефаропласта, жгутиков и ундулирующей мембраны), что значительно затрудняет диагностику инфекции и при отсутствии соответствующей этиотропной терапии способствует формированию трихомонадоносительства. Лечение хронического трихомониаза в большинстве затруднительное в связи с циркуляцией в человеческой популяции штаммов трихомонад, резистентных к большинству антипротозойных препаратов. Обусловлено это прежде всего преобладанием эмпирических схем терапии больных без учета определения чувствительности выделяемых трихомонад у больного к антипротозойным препаратам, а также неадекватной концентрацией препарата в пораженных тканях, побочными эффектами антипротозойных препаратов и ассоциативным характером течения мочеполовой инфекции. Учитывая нарастание резистентности трихомонад к метронидазолу, требуется поиск новых лекарственных средств с противотрихомонадной активностью. В медицине известны методы лечения больных хроническим трихомониазом. Например, «Способ лечения хронического рецидивирующего трихомониаза» по п. RU №2180567, 2001.05.03, А61K 31/41, A61K 31/739, A61P 33/02, заключающийся в установке диагноза, осуществлении подготовительного этапа посредством приема пирогенала, проведении физиотерапевтического воздействия, например индуктотермии, с 1 по 15 день ежедневно на промежность у мужчин и в проекции придатков матки у женщин. С 8 по 11 дни лечения – прием метрогила в разовой дозе 1,0 г с интервалом в 8 ч, т.е. курсовая доза 12 г. С 8-го по 17-й дни вместе с метрогилом дополнительно ежедневно проводят местное лечение путем введения в уретру мужчин и задний свод влагалища женщин 3,0 г крема «Макмирор», т.е. курсовая доза 30 г. Способ обеспечивает повышение эффективности лечения хронического трихомониаза за счет создания возможности повышения разовой и курсовой доз лекарственных средств. Недостатками решения являются: практика лечения трихомониаза показала, что увеличение доз метрогила, «ударная доза», не приводит к эффективности лечения, т.к. происходит нарастание устойчивости трихомонад к метрогилу, частое (8 часов) внутривенное капельное введение метрогила, т.к. период полувыведения метрогила составляет 8-10 часов, недостаточный процент излеченности больных – 83,9%, увеличенный срок лечения, большой процент побочных эффектов терапии, токсическое поражение печени, аллергические проявления, дисбиоз кишечника, отсутствует предварительное определение чувствительности трихомонад к антипротозойным препаратам, поэтому данный способ лечения недостаточно эффективен, т.к. в отдаленном периоде наблюдений за переболевшими пациентами (через 3-6 месяцев после лечения) наблюдаются рецидивы трихомонадной инвазии. Наиболее близким решением к предложенному способу лечения является способ лечения хронического трихомониаза, указанный в п. RU №2154477 от 12.10.1998 г., A61K 31/41, A61K 31/70, А61М 1/38, заключающийся в выставлении диагноза, осуществлении подготовительного периода сроком 10 дней посредством приема пирогенала, физиотерапевтического воздействия с 1 по 15 день, например индуктотермии на промежность у мужчин и в проекции придатков матки у женщин, проведении этиотропной терапии с 10 по 20 день, включающей эксфузию крови пациента, центрифугирование ее со скоростью 700g с разделением на плазму и клеточную массу (фракционный плазмаферез), удаление плазмы и реинфузию аутогенной клеточной массы крови после ее инкубации в течение 15′ с разовой лечебной дозой метронидазола 0,5 г в 100 мл физиологического раствора и 2,0 мл АТФ, курс лечения составляет 6 процедур с интервалом 48 часов, проводимых в 10, 12, 14, 16, 18, дни лечения, кроме того, с 10 по 20 дни ежедневно вводят в уретру мужчин или задний свод влагалища женщин 2,5 г крема «Макмирор» и внутримышечно осуществляют введение тромболизина по 2,0 мл ежедневно с 10-го по 24 дни. Способ позволяет повысить эффективность лечения хронического трихомониаза при снижении суточной и курсовой доз протистоицидных средств. Недостатками указанного способа терапии хронической трихомониаза являются: при реализации способа недостаточно активируется поглотительная и миграционная активность лейкоцитов крови из-за применения в качестве их активации только препаратов АТФ, в результате не реализовывается максимальный эффект направленного транспорта метронидазола в очаги воспаления мочеполового тракта с помощью клеток (фагоцитов), недостаточное использование циркулирующей крови (только 6-8% ее общего объема), что не обеспечивает максимальную лечебную эффективность, использование для сорбции одновременно всей выделенной центрифугированием клеточной массы крови, в состав которой входят лейкоциты, эритроциты и тромбоциты, что не обеспечивает максимальное поглощение метронидазола, т.к. только лейкоцитарная масса крови способна максимально поглощать этиотропный препарат и обеспечивать направленный транспорт его в очаг воспаления, использование индуктотермии недостаточно эффективно для активации фагоцитарной, адгезивной активности лейкоцитов и особенно нейтрофилов, суточная доза 0,5 г, вводимая в организм с помощью клеточной массы через сутки (48 часов интервал) недостаточна из-за инактивации данного препарата в циркулирующей крови и печени, не учитывается чувствительность трихомонад к этиотропным препаратам, не обеспечивается эффект размягчения и рассасывания фиброзноизмененных и склерозированных очагов воспаления в мочеполовом тракте (предстательной железе), недостаточная эффективность лечения – 82%. Техническим результатом предлагаемого решения является: повышение эффективности лечения за счет повышения направленного транспорта метронидазола в очаги хронического воспаления в мочеполовом тракте, вызванных трихомонадами, посредством повышения активации метаболизма аутоклеток крови, а именно повышения фагоцитарной, адгезивной, поглотительной и миграционной активности лейкоцитов и нейтрофилов, а также за счет повышения эффекта размягчения и рассасывания фиброзно измененных и склерозированных очагов хронического воспаления в мочеполовом тракте (предстательной железе). Этот результат достигается тем, что в способе лечения хронического трихомониаза, заключающемся в установлении диагноза, осуществлении подготовительного этапа с введением лечебных препаратов, проведении этиотропной терапии, включающей эксфузию крови пациента, центрифугирование ее с разделением на плазму и клеточную массу, удаление плазмы, физиотерапевтическое воздействие и введение внутривенно клеточной массы с метронидазолом в физиологическом растворе, перед лечением после выделения возбудителя из очагов в мочеполовом тракте определяют его чувствительность культуральным методом к наиболее эффективной комбинации антипротозойных препаратов, в подготовительном и этиотропном этапах лечения больному дают споробактерин по 2 мл 2 раза в сутки, сулодексид по 1 капсуле 250 ЛЕ 1 раз в сутки, метадоксил 0,5 г в сутки, вобэнзим по 5 таблеток 3 раза в сутки, осуществляют массаж предстательной железы №5 и ультразвук №5 через сутки на мягкие ткани в области проекции предстательной железы, а в периоде этиотропной терапии после эксфузии крови у больного ее разделяют, центрифугируя в двух последовательных режимах со скоростями 800 и 1800 об/мин в течение 10′ при температуре +4°С, на плазму, взвеси эритроцитов и лейкоцитов, а после удаления токсичной плазмы ее замещают в равном количестве кристаллоидным раствором и внутривенно вводят аутоэритроцитарную взвесь больному, а в взвесь лейкоцитов после облучения лазерным излучением с Сущность изобретения выражается в совокупности существенных признаков, достаточной для достижения обеспечиваемого изобретением технического результата. Существенными признаками в данном решении, совпадающими с признаками прототипа, являются: установление диагноза; осуществление подготовительного этапа с введением лечебных препаратов; проведение этиотропной терапии, включающей эксфузию крови пациента, центрифугирование ее с разделением на плазму и клеточную массу, удаление плазмы, физиотерапевтическое воздействие и введение внутривенно клеточной массы с метронидазолом в физиологическом растворе. Существенными отличительными признаками способа терапии больных хроническим трихомониазом являются: А – перед лечением после выделения возбудителя из очагов в мочеполовом тракте определяют его чувствительность культуральным методом к наиболее эффективной комбинации антипротозойных препаратов; Б – в подготовительном и этиотропном этапах лечения больному дают споробактерин по 2 мл 2 раза в сутки, сулодексид по 1 капсуле 250 ЛЕ 1 раз в сутки, метадоксил 0,5 г в сутки, вобэнзим по 5 таблеток 3 раза в сутки, осуществляют массаж предстательной железы №5 и ультразвук №5 через сутки на мягкие ткани в области проекции предстательной железы; В – в периоде этиотропной терапии после эксфузии крови у больного ее разделяют, центрифугируя в двух последовательных режимах со скоростями 800 об/мин и 1800 об/мин в течение 10′ при температуре +4°С, на плазму, взвеси эритроцитов и лейкоцитов, а после удаления токсичной плазмы ее замещают в равном количестве кристаллоидным раствором и внутривенно вводят аутоэритроцитарную взвесь больному, а в взвесь лейкоцитов после облучения лазерным излучением с Способ лечения хронического мочеполового трихомониаза заключается в следующем. После выставления предварительного диагноза по клиническим признакам осуществляют лабораторно-инструментальное обследование с выставлением окончательного диагноза. Для этого используют цитологический, иммунофлюоресцентный (ПИФ) и культуральный методы. Культуральный метод одновременно используется для определения чувствительности выделения трихомонад к антипротозойным препаратам, а также их комбинациям. В качестве клинических материалов от больных использовались центрифугат 1 порции мочи, соскобы из уретры, секрет предстательной железы, эякулят. Обследование проводилось перед лечением, а также на 13-15 сутки от начала лечения. Лечение хронического мочеполового трихомониаза проводилось в 3 этапа: подготовительный, этиотропный и реабилитационный (восстановительный). В подготовительном (10 суток) и этитропном этапах больные получали для профилактики дисбактериоза кишечника лекарство «Спорбактерин жидкий» (бактерии штамма Bacillus subtilis 534) по 1 флакону (2 мл) 2 раза в сутки, сулодексид по 1 капсуле 250 ЛЕ 1 раз в сутки для улучшения капиллярного кровообращения в тканях, метадоксил по 0,5 г – 1 таблетке в сутки для профилактики гепатопатии, комплексное лечебное средство «Вобэнзим» по 5 таблеток 3 раза в сутки для обеспечения рассасывающего эффекта в предстательной железе, массаж предстательной железы №5 через сутки и ультразвук №5 через сутки на мягкие ткани в области проекции предстательной железы. В периоде этиотропной терапии больные получали также и антипротозойные препараты с учетом чувствительности к ним трихомонад. В этом периоде лечения у больных берут кровь из вены, затем эту порцию последовательно центрифугируют в двух последовательных режимах со скоростями 800 об/мин и 1800 об/мин в течение 10′ при температуре +4°С с разделением на плазму, взвеси эритроцитов и лейкоцитов. Потом токсичную плазму удаляют, замещают ее равным количеством кристаллоидного раствора и внутривенно вводят аутоэритроцитарную взвесь больному. А взвесь лейкоцитов облучают лазерным излучением полупроводникого лазера с Для оценки клинической и бактериологической эффективности предлагаемого способа лечения хронического мочеполового трихомониаза были исследованы результаты лечения 2 групп больных одинакового возраста (20-55 лет) и пола (мужчины), проживающих в одинаковых климатических условиях (Ленинградская область) и занимающихся одинаковой трудовой деятельностью (военнослужащие). Первую (контрольную) группу в количестве 40 человек составили больные, для лечения которых применялась традиционная инфузионная терапия метронидазолом в течение 12 суток (внутривенная инфузия) 2 раза в сутки утром и вечером в равные промежутки времени через 10-12 часов, суточная доза препарата составляла 1,0 г, курсовая доза препарата 12 г. Вторую группу – опытную в количестве 20 человек составили больные с аналогичной формой и тяжестью хронического мочеполового трихомониаза. Предварительный и реабилитационный этапы проводили одинаково для обеих групп. В периоде этиотропной терапии больные контрольной группы получали внутривенно метронидазол 2 раза в сутки по 0,5 г на инфузию. Курс лечения 12 суток, курсовая доза метронадизола – 12 г. Оценку лечения проводили по клинической и бактериологической эффективности. В качестве критерия оценки клинической эффективности лечения больных применялись сроки купирования следующих основных клинических симптомов, характерных для данного заболевания: зуд, жжение, рези, чувство дискомфорта в уретре, выделения из уретры, учащенное мочеиспускание, отсутствие субъективных ощущений. У больных опытной группы, к которым применялась предложенная методика лечения, данные симптомы купировались по сравнению с больными контрольной группы в более ранние сроки. Отличия были достоверны для вышеуказанных симптомов уже во втором периоде наблюдения за больными (на 13-15 сутки от начала лечения). Отличия были характерны также для 3 и 4 периода обследования больных. Через 3 месяца от начала лечения у лиц контрольной группы зуд в уретре сохранился у 5% пациентов, чувство дискомфорта в уретре – у 25%, слипание губок уретры – у 5%, учащенное мочеиспускание – у 12,5%, а отсутствие субъективных ощущений у 75% пациентов. В то же время обследование лиц опытной группы в данном периоде наблюдения выявило сохранение нескольких симптомов: зуд в уретре, чувство дискомфорта в уретре лишь у одного пациента – 5%. Для оценки бактериологической эффективности в качестве основного критерия служили данные об отсутствии в соскобных материалах передней уретры, секрете предстательной железы и эякуляте трихомонад. Для этих целей применяли весь комплекс лабораторных методов диагностики (цитологический, ПИФ, культуральный методы). У пациентов опытной группы бактериологическая эффективность была выше (р Сравнивая эффективность разработанного способа по сравнению с традиционной терапией хронического мочеполового трихомониаза (контрольная группа), были использованы следующие критерии: суточная доза этиотропного препарата; курсовая доза назначенного препарата; длительность курса лечения; полная санация мочеполового тракта от трихомонад; наличие побочных эффектов от проводимой терапии (после лечения и через 2 месяца после завершения лечения). Сравнивая полученные результаты у групп пациентов, можно отметить, что суточная доза метронидазола уменьшилась на 25%, курсовая доза уменьшилась в 1,5 раза, длительность курса лечения – с 12 суток до 8 (на 66,7%); полностью санированных больных у опытной группы отмечалось в 95% случаев, а у контрольной группы – в 77,5%. Частота побочных эффектов от проводимой терапии у больных опытной группы составила 30%, а у контрольной – 51,3%. Клинический пример указан в приложении. Использование изобретения «Способ лечения хронического трихомониаза» по сравнению с прототипом позволяет повысить эффективность лечения посредством повышения направленного транспорта метранидазола в очаги хронического воспаления в мочеполовом тракте (в предстательной железе), вызванных трихомонадами, благодаря повышению поглотительной и миграционной активности лейкоцитов аутокрови. Применение реинфузии лейкоцитарной аутогенной клеточной массы крови после предварительной активации лазерным излучением в терапевтическом режиме и последующим соединением с раствором метронидазола на фоне перорального приема нифурателя повышает быструю доставку этиотропного препарата в очаги хронического воспаления в мочеполовом тракте, вызванные трихомонадами. Подобраны оптимальные суточные и курсовые дозы приема метронидазола, а также оптимальное время лечения. Повышен эффект размягчения и рассасывания фиброзноизмененных и склерозированных очагов воспаления в мочеполовом тракте (предстательной железе). Применение предложенного способа позволило уменьшить частоту появления побочных эффектов терапии более чем в 1,5 раза. Комбинированное применение двух антипротозойных препаратов (метронидазол + нифуратель) в отношении штаммов трихомонад, чувствительных к данной комбинации in vitro, обеспечивает максимальный санирующий эффект in vivo (95%). Разработанный способ лечения хронического трихомониаза был применен в клинической практике. Всего пролечено с его использованием 20 больных. Динамическое наблюдение за переболевшими через 13-15 суток от начала терапии, а также через 2 и 3 месяца от начала терапии выявили достоверное снижение количества побочных эффектов. Следовательно, предложенный способ можно рекомендовать к применению в клинической практике для лечения трихомониаза. ПРИЛОЖЕНИЕ Пример 1. Больной М., 33 лет. Клинический диагноз: хронический трихомониаз, хронический простатит. Обратился с жалобами на скудные слизистые выделения из уретры по утрам, чувство дискомфорта в уретре, чувство тяжести в области промежности, ослабление эрекции и оргазма. Болен в течение трех лет. Амбулаторно получил три курса лечения по поводу трихомонадного уретрита (внутрь атрикан-250, тинидазол, тиберал, инсталляции антипротозойных средств) без эффекта. В результате углубленного обследования в клинике в эякуляте обнаружены трихомонады. Использование культурального метода позволило подтвердить наличие возбудителя. При двухстаканной пробе моча в первой порции содержала мелкие хлопья и нити. Во второй – имелись мелкие хлопья. При ультразвуковом исследовании предстательной железы у пациента выявлены значительные фиброзные изменения органа, кальцинаты, увеличение объема железы, ее асимметрия, увеличение объема остаточной мочи. При микроскопии секрета – умеренный лейкоцитоз и уменьшение количества лецитиновых зерен. Проведен курс терапии с использованием разработанного лекарственного плазмалейкоцитафереза. Культуральным методом подобрана эффективная комбинация антипротозойных препаратов, проведен прием больным в течение 18 дней лекарств: «Споробактерин жидкий» по 2 мл 2 раза в сутки, сулодексид по 1 капсуле 250 ЛЕ 1 раз в сутки, метадоксил 0,5 г в сутки, «Вобэнзим» по 5 таблеток 3 раза в сутки. Также осуществлен массаж предстательной железы №5 через сутки на мягкие ткани в области проекции предстательной железы, затем после эксфузии крови у больного, разделения ее на плазму, взвеси эритроцитов и лейкоцитов путем последовательного центрифугирования со скоростями 800 об/мин и 1800 об/мин в течение 10′ при температуре +4°С, удаления токсичной плазмы и замены ее в равном количестве кристаллоидным раствором внутривенно вводят аутоэритроцитарную взвесь больному, взвесь аутолейкоцитов после облучения лазерным излучением полупроводникового лазера с Пример 2. Больной Д., 29 лет. Клинический диагноз: хронический трихомониаз, тотальный уретрит, простатит, везикулит. Обратился с жалобами на чувство жжения и зуда в уретре, учащенное мочеиспускание, боли в промежности, отдающие в яички и надлобковую область, болезненные высыпания на головке полового члена и незначительные светлые выделения из мочеиспускательного канала. Болен в течение двух лет. Лечился амбулаторно в нескольких лечебных учреждениях. Неоднократно производились бактериологические посевы секрета предстательной железы или 3-й порции мочи (после массажа железы). Результаты бактериологических посевов были отрицательными. Амбулаторно получил два курса эмпирического лечения по поводу неспецифического уретрита (внутрь трихопол, внутримышечно циклоферон) без эффекта. При обследовании в мазках из уретры, секрете предстательной железы, эякуляте обнаружены трихомонады, количество лейкоцитов до 20 в поле зрения. При двухстаканной пробе моча в первом стакане содержала хлопья и нити, во втором стакане имелись хлопья. Культуральным методом определена чувствительность выделенных трихомонад к комбинации метронидазола и нифурателя. Осуществлено лечение по новому разработанному способу. В подготовительном и этиотропном периодах терапии проведены прием лекарств: споробактерин, сулодексид, метадоксил, вобэнзим, в соответствущих дозах, массаж предстательной железы и ультразвук на ткани в области проекции предстательной железы, плазмолейкоцитаферез, физиотерапевтическое воздействие лазерным излучением полупроводникового лазера с
Формула изобретения
Способ лечения хронического трихомониаза, заключающийся в установлении диагноза, осуществлении подготовительного этапа с введением лечебных препаратов, проведении этиотропной терапии, включающей эксфузию крови пациента, центрифугирование ее с разделением на плазму и клеточную массу, удаление плазмы, физиотерапевтическое воздействие и введение внутривенно клеточной массы с метронидазолом в физиологическом растворе, отличающийся тем, что перед лечением после выделения возбудителя из очагов в мочеполовом тракте определяют его чувствительность культуральным методом к наиболее эффективной комбинации антипротозойных препаратов, в подготовительном и этиотропном этапах лечения больному дают жидкий споробактерин по 2 мл 2 раза в сутки, сулодексид по 1 капсуле 250 ЛЕ 1 раз в сутки, метадоксил 0,5 г в сутки, вобэнзим по 5 таблеток 3 раза в сутки, осуществляют массаж предстательной железы №5 и ультразвук №5 через сутки на мягкие ткани в области проекции предстательной железы, а в периоде этиотропной терапии после эксфузии крови у больного ее разделяют, центрифугируя последовательно в 2-х последовательных режимах со скоростью 800 об/мин и 1800 об/мин в течение 10′, на плазму, взвесь эритроцитов и лейкоцитов при температуре +4°С, а после удаления токсичной плазмы ее замещают в равном количестве кристаллоидным раствором и внутривенно вводят аутоэритроцитарную взвесь больному, а в взвесь лейкоцитов после облучения лазерным излучением с
|
||||||||||||||||||||||||||

 =0,70 мкм с 0,5 мл АТФ насыщают раствором метронидазола 0,75 г и, выдержав при температуре +37°С, вводят больному. При этом одновременно перорально вводят нифуратель в дозе 200 мг 2 раза в сутки, повторяя процедуру в течение 8 суток. На этапе реабилитационной терапии реабилитационной терапии в течение 10 суток вводят трилакт по 2 дозы утром и вечером и витамины – Альфа-Вит. Способ обеспечивает направленный транспорт метронидазола в очаги воспаления, активизирует метаболизм аутоклеток крови, фагоцитарную, адгезивную, миграционную активность лейкоцитов, стимулирует рассасывание фиброзно измененных очагов хронического воспаления мочеполового тракта, снижение количества побочных эффектов.
=0,70 мкм с 0,5 мл АТФ насыщают раствором метронидазола 0,75 г и, выдержав при температуре +37°С, вводят больному. При этом одновременно перорально вводят нифуратель в дозе 200 мг 2 раза в сутки, повторяя процедуру в течение 8 суток. На этапе реабилитационной терапии реабилитационной терапии в течение 10 суток вводят трилакт по 2 дозы утром и вечером и витамины – Альфа-Вит. Способ обеспечивает направленный транспорт метронидазола в очаги воспаления, активизирует метаболизм аутоклеток крови, фагоцитарную, адгезивную, миграционную активность лейкоцитов, стимулирует рассасывание фиброзно измененных очагов хронического воспаления мочеполового тракта, снижение количества побочных эффектов.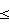 0,05) по сравнению с больными контрольной (первой) группы во всех периодах обследования. Через 3 месяца от начала лечения трихомониаза была диагностирована культуральным методом в эякуляте у 9 пациентов контрольной группы и соответственно полная санация от возбудителя наблюдалась лишь у 31 больного (77,5%). У данной группы больных в четвертом периоде наблюдения не удалось выявить трихомонад в секрете предстательной железы у 77,5% лиц. По сравнению с контрольной группой у лиц опытной группы не наблюдалось полной санации мочеполового тракта лишь у одного пациента, а у остальных 19 (95%) возбудитель не диагностировался различными методами, в том числе и в эякуляте.
0,05) по сравнению с больными контрольной (первой) группы во всех периодах обследования. Через 3 месяца от начала лечения трихомониаза была диагностирована культуральным методом в эякуляте у 9 пациентов контрольной группы и соответственно полная санация от возбудителя наблюдалась лишь у 31 больного (77,5%). У данной группы больных в четвертом периоде наблюдения не удалось выявить трихомонад в секрете предстательной железы у 77,5% лиц. По сравнению с контрольной группой у лиц опытной группы не наблюдалось полной санации мочеполового тракта лишь у одного пациента, а у остальных 19 (95%) возбудитель не диагностировался различными методами, в том числе и в эякуляте.