|
(21), (22) Заявка: 2005130104/14, 19.09.2005
(24) Дата начала отсчета срока действия патента:
19.09.2005
(43) Дата публикации заявки: 10.04.2007
(46) Опубликовано: 27.11.2007
(56) Список документов, цитированных в отчете о
поиске:
DINNING P.G. et al. Basal pressure patterns and reflexive motor responses in the human ileocolonic junction. AmJ Physiol Gastrointest Liver Physiol 1999; 276: G331-G340P, реферат PMID: 9950806. RU 2203612 C1, 10.05.2003. EP 1560024, 03.08.2005. РУТГАЙЗЕР Я.М. и др. Диагностика и лечение заболеваний внутренних органов. Эвристическая схема
Адрес для переписки:
420078, г.Казань, ул. Ильича, 28, кв.21, И.М. Сайфутдинову
|
(72) Автор(ы):
Сайфутдинов Ильяс Маратович (RU),
Давлиев Марат Касимович (RU)
(73) Патентообладатель(и):
Сайфутдинов Ильяс Маратович (RU),
Давлиев Марат Касимович (RU)
|
(54) СПОСОБ ДИАГНОСТИКИ ФУНКЦИОНАЛЬНОЙ ПАТОЛОГИИ ИЛЕОЦЕКАЛЬНОГО ОТДЕЛА КИШЕЧНИКА
(57) Реферат:
Изобретение относится к медицине, в частности к гастроэнтерологии, и касается комплексной диагностики функциональной патологии илеоцекального отдела кишечника. Для этого эндоскопически выполняют интубацию толстой кишки (ТК) и терминального отдела подвздошной кишки (ТОПК). Через эндоскоп в просвет ТОПК вводят катетер и осуществляют дебитоманометрию. Затем определяют ежеминутный дебит перфузии жидкости в ТОПК в фазе I (Ф I), характеризующейся нестабильными показателями дебита, и в фазе II (Ф II), характеризующейся стабилизацией ежеминутных значений дебита. Коэффициент дебита « » определяют как отношение дебита в Ф II к дебиту в Ф I. Путем сравнения результатов дебитоманометрии в Ф I и Ф II с результатами экспериментально определенных нормальных значений дебита в ТОПК выявляют гиперкинетический тип моторной активности ТОПК. Градиент давления » определяют как отношение дебита в Ф II к дебиту в Ф I. Путем сравнения результатов дебитоманометрии в Ф I и Ф II с результатами экспериментально определенных нормальных значений дебита в ТОПК выявляют гиперкинетический тип моторной активности ТОПК. Градиент давления  между толстой кишкой и ТОПК определяют как давление в ТОПК минус давление в толстой кишке. При между толстой кишкой и ТОПК определяют как давление в ТОПК минус давление в толстой кишке. При  =0 в сочетании с гиперкинетическим типом моторики ТОПК в Ф II и « =0 в сочетании с гиперкинетическим типом моторики ТОПК в Ф II и « » меньше единицы диагностируют илеоцекальную недостаточность I степени в компенсированной стадии. Способ обеспечивает возможность достоверной ранней диагностики функциональной патологии илеоцекального отдела кишечника на основе объективных аппаратурных измерений. 2 ил. » меньше единицы диагностируют илеоцекальную недостаточность I степени в компенсированной стадии. Способ обеспечивает возможность достоверной ранней диагностики функциональной патологии илеоцекального отдела кишечника на основе объективных аппаратурных измерений. 2 ил.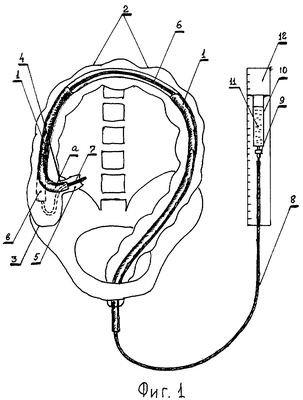
(56) (продолжение):
CLASS=”b560m”диагностического поиска. Гастроэнтерология. Петрозаводсткий государственный университет, 1998 Найдено из Интернет:
Способ относится к медицине, применим для диагностики функциональных нарушений кишечника, преимущественно сфинктерного аппарата толстой кишки и терминального отдела подвздошной кишки.
Известно [11], что желудочно-кишечный тракт млекопитающих и человека имеет два отдела: верхний и нижний. Верхний отдел состоит из ротоглотки, пищевода, желудка и двенадцатиперстной кишки. Нижний отдел состоит из тонкой и толстой кишки.
Тонкая кишка представлена тощей кишкой и подвздошной кишкой.
Толстая кишка содержит слепую кишку, аппендикс, ободочную кишку и прямую кишку.
Толстая кишка расположена по периметру брюшной полости. Начинается толстая кишка в правой подвздошной области слепой кишкой. В правой половине брюшной полости толстая кишка идет снизу вверх (от таза к печени), в верхней части брюшной полости пересекает ее справа налево (от печени к селезенке) и в левой половине брюшной полости идет вниз от селезенки в полость малого таза.
В слепую кишку впадает терминальный отдел подвздошной кишки (ТОПК). У места ее впадения расположена физиологическая заслонка, включающая илеоцекальный клапан или сфинктер. Сфинктер действует как обратный клапан и препятствует антифизиологическому забросу содержимого слепой кишки обратно в подвздошную кишку [11].
На всем протяжении желудочно-кишечного тракта расположено несколько десятков подобных сфинктеров, регулирующих движение пищевых масс по пищеварительному тракту сверху вниз. Нарушение их функционирования вызывает разнообразные болезни.
В норме пищевые массы, находясь в разных стадиях пищеварения, движутся из желудка в тонкую кишку, а оттуда – в толстую кишку. При различных патологических состояниях нарушается работа сфинктеров кишечника и в свою очередь нарушается движение пищевого химуса. Пищевой химус двигается в антифизиологичном, обратном направлении – из толстой кишки в тонкую, вызывая дисбактериоз, метеоризм, колики, болезненность, а при длительном существовании – и морфологические изменения со стороны слизистой тонкой кишки.
Известны методы исследований [1-6, 13, 14], применяемые в медицине для диагностики функциональной патологии кишечника:
– рентгенологическое исследование (рентгенологическая ирригоскопия),
– ультразвуковая ирригоскопия,
– колоноскопия.
Рентгенологическое исследование толстой кишки выполняют по стандартной методике [14]. В просвет толстой кишки вводят рентгеноконтрастную взвесь и воздух. Производят обзорные и прицельные рентгеновские снимки всех отделов толстой кишки в разных положениях больного. Затем, после удаления из толстой кишки рентгеноконтрастной взвеси и воздуха, исследуют рельеф слизистой оболочки кишки. Заброс контрастного вещества в подвздошную кишку служит основанием постановки диагноза несостоятельности илеоцекального клапана – сфинктера. В зависимости от количества заброшенного контрастного вещества и протяженности заброса различают степени несостоятельности илеоцекального клапана [2, 3, 10, 12].
Недостатками известного метода являются:
– лучевая нагрузка, которой подвергаются пациент и врач;
– большое количество ложноположительных результатов диагностики, вследствие закономерного раскрытия клапана при тугом заполнении контрастом купола слепой кишки и ее перерастяжении при глубокой пальпации, массаже и сокращении во время дефекации;
– невозможность, в ряде случаев, контрастировать терминальный отдел подвздошной кишки и определить характер воспалительных изменений в данном сегменте;
– отсутствие четких критериев и объективных показателей функциональной неполноценности илеоцекального клапана.
Современная литература свидетельствует о противоречивости и невысокой информативности метода в диагностике недостаточности илеоцекального клапана [13].
Известен метод трансабдоминальной ультразвуковой диагностики недостаточности илеоцекального клапана [5].
Трансабдоминальную ультразвуковую ирригоскопию проводят после заполнения толстой кишки эхопроводящей средой [4, 6].
При этом, недостаточность илеоцекального клапана диагностируется только в случаях абсолютной клапанной недостаточности по соответствующим критериям: наличие диагностической среды в подвздошной кишке и постоянное зияние отверстия илеоцекального клапана-сфинктера в процессе исследования [6]. Недостатками указанного метода являются:
– недостаточная информативность диагностики воспалительных изменений в толстой и подвздошной кишке из-за отсутствия четких критериев и объективных показателей функциональной неполноценности илеоцекального клапана;
– отсутствие возможности проведения биопсии при необходимости:
– наличие вероятности развития волемических расстройств из-за большого объема жидкости, вводимой в просвет толстой кишки и увеличения внутрипросветного давления;
– появление у большинства пациентов позыва на дефекацию и дискомфорта;
– невозможность регистрации эхокритериев недостаточности клапанного аппарата в фазу относительной, обратимой клапанной недостаточности.
Известен эндоскопический метод диагностики илеоцекальной недостаточности [1].
При этом врачу-эндоскописту при диагностике приходится ориентироваться не на объективные показатели аппаратурных измерений, а на визуальную картину косвенных признаков недостаточности илеоцекального клапана: стойкий спазм сфинктера Гирша, наличие большого количества жидкого химуса в слепой кишке, раздражение слепой и восходящей кишки с грубыми, высокими складками, гиперемированной, отечной, иногда, с лимфофолликулярной гиперплазией слизистой створок илеоцекального клапана. Лишь при широко раскрытых губах илеоцекального клапана с зиянием отверстия эндоскопический диагноз приобретает самостоятельное значение.
Недостатками указанного метода являются:
– неточность диагностики из-за отсутствия специфических критериев илеоцекальной недостаточности,
– невозможность определения причин возникновения воспалительных изменений в илеоцекальной области,
– неточность диагностики из-за неоднозначности интерпретации работы терминального отдела подвздошной кишки и наличия болевого синдрома при отсутствии воспалительных изменений со стороны слизистой илеоцекальной области,
– субъективизм интерпретации
Таким образом, состояние кишечника, например, патология в виде выпадения замыкательной функции илеоцекального клапана, по данным эндоскопического исследования диагностируется весьма ограниченно – только в случаях абсолютной несостоятельности.
Наиболее близким к предлагаемому изобретению является способ манометрии с использованием илео- или колостомы [16]. При этом применяют два многопросветных катетера. Один катетер вставляют через стому в слепую кишку, другой катетер вставляют через стому в ТОПК. Расположение катетеров в кишечнике контролируют рентгенологически. После установки катетеры подсоединяют к датчикам давления, через катетеры вводят жидкость со скоростью 0,15 мл/ мин и регистрируют давление в слепой кишке, илеоцекальном клапане – сфинктере, ТОПК.
Сигналы от датчиков давления регистрируют и интерпретируют. Недостатками способа [16] являются:
1. Сложность исполнения – способ осуществим только после операционного вмешательства.
2. Осуществление способа является травматичным для пациента.
3. Ограниченность возможности применения.
4. Сложность конструкции катетеров, приборов измерения и их эксплуатации.
5. Потребность рентгенологического контроля над расположением катетеров и сопровождается облучением пациента и врача.
Кроме того, оценка степени функциональных нарушений илеоцекального сфинктера, терминального отдела подвздошной и восходящей кишки при данном способе не проводится ввиду того, что указанный способ не позволяет определить критерии илеоцекальной недостаточности. Авторы получили только усредненные значения давления в илеоцекальном сфинктере у малой выборки и только у здоровых пациентов.
По данным отечественной и зарубежной литературы [7], диагностика патофизиологических состояний со стороны ТОПК, илеоцекального клапана – сфинктера и толстой кишки основательно не разработана.
Из-за недостатков известные аналоги и прототип имеют ограниченное применение и не обеспечивают необходимую точность и достоверность диагностики.
Предлагаемый способ предназначен для повышения точности и достоверности диагностики заболеваний этого отдела. Сущность предлагаемого способа заключается в следующем.
Пациента укладывают горизонтально на спину. Выполняют колоноскопию по традиционной методике. Ээндоскопом достигают купола слепой кишки, выполняют илеоскопию. В просвет ТОПК через эндоскоп вводят катетер, выполняют дебитоманометрию, определяют время и вариант нормализации, а также тип моторики ТОПК, регистрируют показатели давления в ТОПК. Исследуют показатели дебита до и после нормализации моторики ТОПК. Катетер извлекают в просвет восходящего отдела толстой кишки и измеряют давление в восходящей кишке. По результатам манометрии вычисляют разницу давлений (градиент давления) в восходящем отделе толстой кишки и ТОПК.
Предлагаемый способ осуществляют, например, следующим образом.
Выполняют дебитоманометрию с использованием катетера со съемной канюлей, шприца без поршня, вертикальной сантиметровой линейки и секундомера. Катетер выполнен, например, из прозрачного полимерного материала, длиной не менее длины эндоскопа, с наружным диаметром, позволяющим беспрепятственно проводить его по инструментальному каналу эндоскопа. Катетер, сантиметровая линейка выполнена длиной N см, съемная канюля, шприц объемом М мл с ценой деления не менее 1 мл и секундомер – стандартные.
Дебитоманометрию выполняют в процессе колоноскопии. Пациента укладывают горизонтально на спину. Выполняют колоноскопию по традиционной методике [9]. Гибкий эндоскоп проводят через всю толстую кишку и достигают купола слепой кишки. Затем эндоскоп проводят через илеоцекальный клапан в просвет терминального отдела подвздошной кишки (ТОПК), выполняют илеоскопию. Через инструментальный канал эндоскопа в просвет ТОПК дистальным концом вперед заводят катетер так, чтобы конец катетера отстоял от илеоцекального клапана не менее чем на 10 см и находился вне зоны высокого давления илеоцекального перехода [16]. Это позволяет регистрировать истинное давление в подвздошной кишке.
В процессе исследования визуально через эндоскоп следят за правильным расположением дистального конца катетера в наблюдаемой зоне – по соответствующей маркировке.
К проксимальному концу катетера подсоединяют канюлю, с помощью которой катетер фиксируют к шприцу. Шприц предварительно крепят к вертикальной линейке так, чтобы канюля находилась внизу и располагалась на высоте 40 см от уровня купола толстой кишки (нулевая точка отсчета).
Шприц заполняют окрашенной жидкостью, например, изотоническим раствором хлорида натрия, комнатной температуры, в объеме R мл. После того, как часть жидкости (не менее 5 мл) самотеком через катетер поступит в просвет ТОПК, включают секундомер. Ежеминутно снимают показатели перфузии жидкости (дебит) по ТОПК на протяжении не менее 10 минут. Это время необходимо для нормализации моторной деятельности ТОПК после интубации его эндоскопом и достаточно для объективной оценки ее моторной деятельности. Скорость перфузии измеряют, например, в мл/мин. Для большей достоверности результатов исследование выполняют дважды.
Затем измеряют давление в ТОПК. С помощью шприца и канюли катетер заполняют окрашенной жидкостью, например, изотоническим раствором хлорида натрия, комнатной температуры. Наружный конец катетера с канюлей отсоединяют от шприца и закрепляют на вертикальной линейке. При этом нулевая точка отсчета на линейке должна располагаться на уровне купола слепой кишки. При измерении давления в ТОПК внутренний конец катетера располагают в полости ТОПК. Давление измеряют в см вод. ст.
Для регистрации показателей давления в восходящем отделе толстой кишки внутренний конец катетера извлекают из ТОПК в просвет слепой кишки и располагают напротив илеоцекального клапана. Регистрацию давления в каждом отделе кишечника выполняют трехкратно. Это позволяет избежать получения недостоверных результатов из-за случайных помех – попадания слизи, воздуха, химуса в дистальный конец катетера и его «присасывания» к стенке кишечника.
Давление в восходящем отделе толстой кишки определяют аналогично определению давлению в ТОПК.
Выполнение дебитоманометрии в ТОПК схематично поясняется Фиг.1. Пациента укладывают горизонтально на спину (на схеме не указан). Выполняют колоноскопию по традиционной методике. Гибкий эндоскоп 1 проводят вдоль всей толстой кишки 2 и достигают купола слепой кишки 3. Затем эндоскоп проводят через илеоцекальный клапан 4 в просвет терминального отдела подвздошной кишки (ТОПК) 5, выполняют илеоскопию (позиция а). Через инструментальный канал эндоскопа в просвет ТОПК 5 заводят катетер 6 дистальным концом 7 вперед так, чтобы дистальный конец катетера 7 отстоял от илеоцекального клапана 4 не менее чем на 10 см. Эндоскоп 1 извлекают из просвета ТОПК в купол слепой кишки 3 (позиция в).
К проксимальному концу 8 катетера 6 подсоединяют канюлю 9, с помощью которой катетер 6 фиксируют к шприцу 10. Шприц 10 предварительно крепят к вертикальной линейке 11 так, чтобы канюля 9 находилась внизу и располагалась на высоте 40 см от уровня купола толстой кишки 3 (нулевая точка отсчета).
Шприц 10 заполняют окрашенной жидкостью 11, например, изотоническим раствором хлорида натрия комнатной температуры в объеме R мл. После того, как часть жидкости 11 (не менее 5 мл) самотеком через катетер 6 поступит в просвет ТОПК 5, включают секундомер (на схеме не указан). Ежеминутно снимают показатели перфузии жидкости.
Выполняют измерение давления в ТОПК и толстой кишке. Это схематично поясняется Фиг.2. Пациент продолжает лежать на спине (на схеме не указан).
Эндоскоп 1 продолжает оставаться в просвете толстой кишки 2, при этом конец эндоскопа располагают в куполе слепой кишки 3, дистальный конец 7 катетера 6 располагают в просвете ТОПК 5 на расстоянии не менее чем 10 см от илеоцекального клапана 4.
Катетер 6 с помощью шприца 10 и канюли 9 заполняют окрашенной жидкостью 11, например, изотоническим раствором хлорида натрия комнатной температуры (позиция а). После этого наружный конец катетера 8 с канюлей 9 отсоединяют от шприца 10. Наружный конец катетера 8 длиной не менее 40 см закрепляют на вертикальной линейке 12 (позиция в). При этом нулевая точка отсчета на линейке должна находиться на уровне купола слепой кишки 3.
Измерение давления в толстой кишке выполняют аналогично измерению давления в ТОПК, при этом катетер устанавливают в толстой кишке.
Результаты дебитоманометрии показаны на примере илеоцекальной недостаточности.
Экспериментально определенные нормальные значения дебита в ТОПК в среднем равны Q±z мл/мин. По ежеминутным показателям дебита определяют моторную активность ТОПК. В зависимости от расхода жидкости различают две фазы.
Фаза I – характеризуется нестабильными показателями расхода жидкости. Эта фаза неестественная, антифизиологическая и возникает в ответ на ретроградное раздражение ТОПК эндоскопом, катетером и жидкостью (провокационный тест), что соответствует поступлению содержимого из толстой кишки в тонкую кишку при илеоцекальной недостаточности (цекоилеальный рефлюкс). Для этой фазы характерны различные по частоте и амплитуде волны сокращения ТОПК и ежеминутные значения дебита.
Фаза II – характеризуется стабилизацией показателей расхода жидкости и указывает на нормализацию моторики ТОПК. Для этой фазы характерны одинаковые по частоте и амплитуде волны сокращений ТОПК и близкие по значению показатели дебита.
Затем оценивают компенсаторную функцию ТОПК во время проведения провокационного теста. Для этого по средним значениям дебита в I и II фазе вычисляют коэффициент дебита. Коэффициент дебита  равен отношению величины дебита II фазы к величине дебита I фазы. То есть, равен отношению величины дебита II фазы к величине дебита I фазы. То есть,  =дебит II фазы / дебит I фазы. =дебит II фазы / дебит I фазы.
По значению  диагностируют характер патологии кишечника. диагностируют характер патологии кишечника.
При этом, например:
случай  <1 характерен для сохраненной компенсаторной функции ТОПК. <1 характерен для сохраненной компенсаторной функции ТОПК.
случай  >1 характерен для сниженной компенсаторной функции ТОПК. >1 характерен для сниженной компенсаторной функции ТОПК.
В каждой фазе по результатам дебитоманометрии выделяют тип моторной активности ТОПК:
Гипокинетический тип – скорость перфуэии жидкости меньше значения нормального дебита.
Нормокинетический тип – скорость перфузии жидкости не выходит за границы показателей нормальных значений дебита.
Гиперкинетический тип – скорость перфузии жидкости превышает значение нормального дебита.
По типу моторной активности ТОПК диагностируют патологию, например следующим образом:
– гиперкинетический тип указывает на преобладание быстрых фазовых сокращений ТОПК, наблюдается, например, у пациентов в компенсированной стадии илеоцекальной недостаточности.
Определяют градиент давления  между толстой кишкой и ТОПК как: между толстой кишкой и ТОПК как:
 = давление в подвздошной кишке минус давление в толстой кишке. = давление в подвздошной кишке минус давление в толстой кишке.
Градиент может быть отрицательным, нулевым или положительным в зависимости от состояния кишечника.
Например, при  =0 у пациентов определяется сниженная сфинктерная функция илеоцекального клапана. =0 у пациентов определяется сниженная сфинктерная функция илеоцекального клапана.
В зависимости от взаимоотношений указанных параметров – коэффициента дебита  , типа моторной активности ТОПК, градиента давления , типа моторной активности ТОПК, градиента давления  диагностируют степени (стадию) илеоцекальной недостаточности (ИЦН). Например, ИЦН 1 степени (компенсированная стадия) диагностируется при диагностируют степени (стадию) илеоцекальной недостаточности (ИЦН). Например, ИЦН 1 степени (компенсированная стадия) диагностируется при  =0 в сочетании с гиперкинетическим типом моторики ТОПК во II фазе и коэффициента дебита =0 в сочетании с гиперкинетическим типом моторики ТОПК во II фазе и коэффициента дебита  меньше единицы. меньше единицы.
Кроме того, диагностируют состояние тонуса в толстой кишке. Например, когда давление в восходящей кишке превышает значение нормального давления, диагностируют подгруппу с преобладанием спастического восходящего колита.
Примеры осуществления предлагаемого изобретения показывают, что его применение позволяет качественно и количественно анализировать состояние кишечника на основе объективных аппаратурных измерений, а не только субъективных наблюдений врача. Таким образом, применение предлагаемого изобретения повышает точность и достоверность диагноза.
Преимущества предлагаемого способа диагностики:
Способ исследования и диагностики безопасен для пациента.
Диагностика выполняется с использованием общедоступного оборудования, доступна для широкого применения.
Способ обеспечивает более высокую, по сравнению с известными способами, достоверность результатов диагностики.
Способ позволяет получить ранее неопределяемые количественные и качественные параметры работы кишечника и диагностировать ранние формы патологий.
Способ существенно расширяет возможности и достоверность диагностики патологии кишечника.
Способ позволяет прогнозировать риск развития функциональной патологии илеоцекаольного отдела кишечника и выбрать адекватный метод лечения с воздействием на основные звенья патогенеза.
ИСПОЛЬЗОВАННЫЕ ИСТОЧНИКИ
2. Белосельский Н.Н. Клинико-рентгенологическое исследование илеоцекальной области с визуализацией илеоцекального клапана в норме и при некоторых заболеваниях. – Автореф. канд. Дисс. – М., 1991-27 с.
4. Кушнеров А.И. Ультразвуковая диагностика функциональных нарушений и структурных изменений ободочной и прямой кишок: Автореф. дис…. д-ра мед. наук. – СПб., 2000.
5. Кушнеров А.И. Ультразвуковое исследование баугиниевой заслонки, Здравоохранение Беларуси. – 1992. – 1. – С.57-61.
7. Логинов А.С., Парфенов А.И. Болезни илеоцекального угла. Методы диагностики. Российский гастроэнтерол. Журнал. – 2000. – №1. – С.56-62.
9. Руководство по клинической эндоскопии. Под. ред. В.С.Савельева, В.М.Буянова, Г.И.Лукомского. – М.: Медицина. 1985. – С.63.
11. Фениш X. Карманный атлас анатомии человека на основе международной номенклатуры. – Минск: Издательство «Вышэйшая школа». – 1996. – С.125.
Формула изобретения
Способ комплексной диагностики функциональной патологии илеоцекального отдела кишечника, включающий выполнение эндоскопической интубации толстой кишки (ТК) и терминального отдела подвздошной кишки (ТОПК), введение в просвет ТОПК через эндоскоп катетера и осуществление дебитоманометрии, отличающийся тем, что определяют ежеминутный дебит перфузии жидкости в ТОПК в фазе I (Ф I), характеризующейся нестабильными показателями дебита, и в фазе II (Ф II), характеризующейся стабилизацией ежеминутных значений дебита, определяют коэффициент дебита « » как отношение дебита в Ф II к дебиту в Ф I, далее, путем сравнения результатов дебитоманометрии в Ф I и Ф II с результатами экспериментально определенных нормальных значений дебита в ТОПК выявляют гиперкинетический тип моторной активности ТОПК, определяют градиент давления » как отношение дебита в Ф II к дебиту в Ф I, далее, путем сравнения результатов дебитоманометрии в Ф I и Ф II с результатами экспериментально определенных нормальных значений дебита в ТОПК выявляют гиперкинетический тип моторной активности ТОПК, определяют градиент давления  между толстой кишкой и ТОПК, как давление в ТОПК минус давление в толстой кишке, и при между толстой кишкой и ТОПК, как давление в ТОПК минус давление в толстой кишке, и при  =0 в сочетании с гиперкинетическим типом моторики ТОПК в Ф II и « =0 в сочетании с гиперкинетическим типом моторики ТОПК в Ф II и « » меньше единицы диагностируют илеоцекальную недостаточность I степени в компенсированной стадии. » меньше единицы диагностируют илеоцекальную недостаточность I степени в компенсированной стадии.
РИСУНКИ
|