Патент на изобретение №2294696
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
(54) СПОСОБ ОЦЕНКИ ОБЛАСТЕЙ ЭПИЛЕПТИЧЕСКОЙ АКТИВНОСТИ ГОЛОВНОГО МОЗГА
(57) Реферат:
Изобретение относится к области медицины, а именно нейрохирургии, неврологии и эпилептологии. Проводят допплерографическое исследование церебральных сосудов и определяют индекс периферического сопротивления (ИПС), вазоконстрикторного резерва (Р(-)) на гипокапническую нагрузку и вазодилятационного резерва (Р(+)) на гиперкапническую нагрузку. При этом для каждой артерии рассчитывают церебральный вегетативный индекс (ЦВИ) по формуле ЦВИ=Р(-):Р(+):ИПС, значение которого определяют как эпилептогенное, или пограничное, или неэпилептогенное. Если в качестве ИПС используют пульсационный индекс, в качестве Р(-) – коэффициент реактивности на гипокапническую нагрузку, в качестве Р(+) – коэффициент реактивности на гиперкапническую нагрузку, значение ЦВИ определяют как: эпилептогенное при 0.3
(56) (продолжение): CLASS=”b560m”больных эпилепсией в зависимости от клинического течения заболевания. В журн.: Эхография, 2000, 1, 2, с.198-202. GURURAJ A et al. Electroencephalography. Doppler vascular scanning and single photon emission computed tomography in a child with hydranencephaly and intractable seizures. Child Neurol, 2005 May; 20(5):446-449.
Изобретение относится к области медицины, а именно нейрохирургии, неврологии и эпилептологии, и может быть использовано для выявления первичных областей эпилептической активности (ОЭА) для оценки эпилептической системы мозга и прогноза дальнейшего эпилептогенеза, а также для динамического наблюдения и коррекции тактики проводимого лечения. Различные процессы в головном мозге меняют его биоэлектрическую активность, что может приводить к появлению ОЭА, эпилептических очагов и проявляться эпилептическими приступами. На ранних этапах эпилептогенеза формируется первичная ОЭА (очаг), в дальнейшем из нее, под воздействием различных нейрофизиологических процессов, эпилептическая активность проецируется в другие структуры головного мозга [4]. Необходимым условием успешности лечения, особенно хирургического, является удаление первичного эпилептического очага и разъединение сформировавшейся в головном мозге эпилептической системы, однако установить эти структуры часто не удается [5]. По современной концепции нарушения церебрального кровотока предшествуют пароксизмальным изменениям по электроэнцефалографии (ЭЭГ) [9], а пусковым механизмом эпилептического припадка является ишемия [1]. Известен способ оценки ОЭА клинически по структуре приступа [5]. Однако этот способ имеет только ориентировочное значение, поскольку эпилептические приступы могут быть полиморфны, менять свою структуру в ходе эпилептогенеза и, кроме того, они могут иметь не эпилептическую, а конверсионную природу. Нуждается в объективизации. Известен способ оценки ОЭА путем ЭЭГ по колебаниям электрических потенциалов мозга с амплитудой около 50 мкВ, регистрируемых в наглядном виде с помощью приборов-энцефалографов с мощными усилителями. Записывают колебания на бумаге (“бумажная” ЭЭГ) или на компьютере (компьютерная ЭЭГ). Оценивают фоновую запись и, при необходимости, запись при различных способах провокации эпилептической активности (фотостимуляция, гипервентиляция, депривация сна) [2]. Однако оценка результата исследования зависит от “человеческого фактора”, поскольку либо полностью выполняется путем визуального анализа колебаний и имеет описательный характер (“бумажная” ЭЭГ), либо визуально делается выборка колебаний для последующего компьютерного количественного анализа и топографического картирования (компьютерная ЭЭГ). Результаты компьютерных ЭЭГ не имеют эквивалентов в клинической практике [3]. Путем ЭЭГ определяют только области мозга, которые уже обладают эпилептической активностью и не выявляют те области, которые будут задействованы в эпилептическом процессе при дальнейшем течении заболевания. Не всегда определяют первичный очаг, а иногда в межиктальном периоде не выявляют эпиактивность мозга. Известен способ оценки ОЭА путем ЭЭГ-видеомониторинга. Он позволяет детально оценить соотношение различных фаз клинического припадка с динамикой эпилептиформных разрядов по ЭЭГ. Цифровой видеомониторинг позволяет отслеживать последовательности событий шагами по 40 милисекунд, что дает точное определение начала эпилептического разряда и, следовательно, локализации первичного эпилептического фокуса [5]. Но значимая информация может быть получена только в момент приступа и только с тех областей головного мозга, которые непосредственно задействованы в регистрируемом припадке. Не определяет области, куда в дальнейшем возможно распространение эпилептического процесса. Не дает информации в межиктальном периоде. Способ не приемлем при редких эпилептических приступах. Известен способ оценки ОЭА путем инвазивных интракраниальных и интраоперационных ЭЭГ регистрации: с инвазивными электродами (электрод овального отверстия, долгосрочные интракраниальные электроды), с электростимуляцией через интракраниальные электроды. Позволяет достаточно точно выявить первичный эпилептический очаг. Но способ травматичен, возможны тяжелые осложнения как в момент проведения манипуляции, так и отсроченные. Необходима высокая квалификация и координация работы различных специалистов [5]. Известен способ оценки ОЭА путем интраоперационного проведения теста Вада под контролем ЭЭГ и нейропсихологическим тестированием [5]. Позволяет определить латерализацию эпилептической активности. Однако во многих случаях не выявляет точную локализацию первичного очага; травматичен, поскольку требует катетеризации сонных артерий и введения фармакологического препарата (амитал натрия); необходим высококвалифицированный персонал. Известен способ оценки ОЭА путем магнитно-резонансной томографии (МРТ) и МРТ-ангиографии по визуализации патологических участков мозга и церебральных сосудов. Целью исследования является выявление объемных образований различного генеза, дегенерации клеточных нейрональных элементов, склероза и гиалиноза гиппокампа, проявлений коркового дисгенеза [5]. Однако органическая патология головного мозга не обязательно проявляется эпилептической активностью, и, наоборот, невыявление органической патологии не исключает эпилептической активности мозга. Известен способ оценки ОЭА путем позитронно-эмиссионной томографии (ПЭТ). После введения в организм естественного метаболита – глюкозы, меченного позитрон-излучающим радионуклидом, ОЭА (очаг) выявляют по значительному снижению метаболизма в интериктальном периоде и увеличению – в момент приступа. Возможно получение количественной оценки, а также серийного томографического изображения, что позволяет связать медиаторные процессы с анатомическими структурами [7]. Но возможны трудности трактовки данных, полученных в предприступном и постприступном периодах, что уменьшает ценность полученных результатов. Для проведения исследования пациенту вводят радиоактивный фармпрепарат. Иногда необходимо дополнительное анестезиологическое пособие, которое может негативно отразиться на выявлении ОЭА. Оборудование сложное, необходимо специальное помещение и специально обученный персонал. Известен способ оценки ОЭА путем однофотонной эмиссионной компьютерной томографии (ОФЭКТ) с внутривенным введением радиофарм препарата (меченный радиоактивным технецием гексаметил-пропилен-оксим-липофильный амин). Препарат проходит через гематоэнцефалический барьер и распределяется в тканях мозга пропорционально регионарному мозговому кровотоку, что отображается в виде томографических срезов. В интериктальном периоде в зоне первичного очага определяется сниженный объемный кровоток. При редукции кровообращения величина накопления препарата в соответствующем регионе мозга значительно падает и таким образом выявляется бассейн поражения одной из магистральных артерий [8]. Однако область мозга со сниженной перфузией не патогномонична для эпилепсии, а может быть при различных патологических процессах. Существует возможность получения ошибочных результатов в пред- и постприступным периодах. Для исследования пациенту вводят радиоактивный препарат. Иногда необходимо дополнительное анестезиологическое пособие, которое может негативно отразиться на выявлении ОЭА. Оборудование сложное, требует специально обученного персонала и специального помещения. Наиболее близким к заявляемому способу является способ оценки ОЭА путем допплерографии церебральных сосудов с тест-воздействиями, меняющими газовый состав крови (гипокапния и гиперкапния), принятый за прототип. По расчетным показателям, показывающим по отдельности: исходный тонус сосудистой стенки, определяемый по индексу периферического сопротивления (ИПС), резерв вазоконстрикции (на гипокапническую нагрузку) и резерв вазодилятации (на гиперкапническую нагрузку) и путем логических рассуждении выявляют артерии с нарушенной цереброваскулярной реактивностью (ЦВР). При нарушенной ЦВР “изменение состояния” сосудистой стенки на фоне нагрузки по отношению к своему “исходному состоянию” (тонусу) не отвечает адаптационной целесообразности и направленности. ОЭА топически определяют по их соответствию бассейну кровоснабжения артерий с нарушенной ЦВР. Соответственно, оценивают эти ОЭА по выраженности нарушений ЦВР [6]. Способ не инвазивен, не травматичен, возможно проведение исследования у постели больного, а также динамическое наблюдение. Недостатком способа, выбранного за прототип, является его не достаточная точность и информативность. Он не предусматривает количественные критерии оценки, позволяющие в едином числовом формате оценить выраженность и провести сравнительную оценку нарушений ЦВР в каждом сосудистом бассейне. В связи с этим он не позволяет достоверно и в едином числовом формате оценить каждую ОЭА по ее значимости в эпилептогенезе. Результат зависит от “человеческого фактора”, поскольку исследователю необходимо сделать умозрительные логические сопоставления трех показателей (тонуса, резерва вазодилятации и резерва вазоконстрикции) для определения состояния ЦВР в каждой церебральной артерии, а затем провести между ними сравнительную оценку для выявления сосуда с наиболее грубо нарушенной ЦВР. С большей достоверностью способ позволяет определить и оценить те ОЭА, которые кровоснабжаются сосудами с повышенным тонусом и увеличенным вазоконстрикторным резервом. Но и в этом случае достоверность вывода будет сомнительна, поскольку оценка вазодилятаторного резерва может изменить “умозрительную” трактовку направленности реакций. В случаях с нормальным или низким сосудистым тонусом, а также при множественных ОЭА способ малоинформативен. Необходимо подтверждение другими способами определения и оценки ОЭА. Задачей предлагаемого способа является повышение точности и информативности оценки ОЭА. Поставленная задача достигается тем, что к способу прототипу добавляются количественные критерии, которые позволяют оценить ОЭА по значимости в эпилептогенезе в едином числовом формате. Способ осуществляется следующим образом. Больному проводят обследование церебральных магистральных сосудов путем допплерографии по общепринятой методике, определяя линейную скорость кровотока (ЛСК) и ее расчетный показатель – ИПС – у всех обследуемых артерий с двух сторон: средней мозговой артерии (СМА), передней мозговой артерии (ПМА), задней мозговой артерии (ЗМА), позвоночной артерии, внутренней сонной артерии и основной артерии (ОА). Проводят тест-воздействия на гипокапнию и гиперкапнию. Для каждой артерии рассчитывают показатель вазоконстрикторного резерва Р(-), определяемый при гипокапнической нагрузке, и показатель вазодилятационного резерва Р(+), определяемый при гиперкапнической нагрузке. Затем производят расчет по формуле церебрального вегетативного индекса (ЦВИ) для каждой артерии: ЦВИ=Р(-):Р(+):ИПС, где Р(-) – показатель вазоконстрикторного резерва, Р(+) – показатель вазодилятационного резерва, ИПС – индекс периферического сопротивления. По числовому значению ЦВИ определяют значение показателя: эпилептогенное, или пограничное, или неэпилептогенное. Затем сопоставляют каждое эпилептогенное или пограничное значение ЦВИ с ИПС соответствующих артерий и оценивают соответственные их бассейнам кровоснабжения ОЭА по значимости в эпилептогенезе. Выделяют: – первичную ОЭА, если ЦВИ в пределах эпилептогенных значений и ИПС – в пределах нормы, – вторичную ОЭА, если ЦВИ в пределах эпилептогенных значений и ИПС меньше или больше нормы, – пограничную ОЭА, если ЦВИ в пределах пограничных значений, ИПС не существенно. При множественных ОЭА в обоих полушариях доминирующее в эпилептогенезе полушарие определяют по численному большинству ОЭА с наибольшей значимостью. Например, в качестве ИПС используют пульсационный индекс (ПИ) Гослинга, который считается наиболее информативным и, как правило, рассчитывается автоматически при исследовании (ПИ=Vсист.-V диаст.: Vсред., где Vсист. – систолическая ЛСК, Vдиаст. – диастолическая ЛСК, Vсред. – средняя ЛСК). Нормальными значениями являются 0.7 В качестве тест-воздействий на гипокапнию и гиперкапнию используют, например: на гипокапнию – пробу с гипервентиляцией (больной глубоко и часто дышит в течение времени, пока кровоток не снижается до образования “плато”, этот показатель ЛСК (V(-)) фиксируют), а на гиперкапнию – пробу с задержкой дыхания (больного просят задержать дыхание, без предшествующего глубокого вдоха, на столько времени, сколько он может; максимальное значение ЛСК (V(+)), наблюдающееся сразу после первого вдоха, фиксируют). В качестве показателей Р(-) и Р(+) используют наиболее употребляемые в практике: коэффициент реактивности на гипокапническую нагрузку (Кр(-)) и коэффициент реактивности на гиперкапническую нагрузку (Кр(+)). (Кр(-)=1-V(-):V(0); Кр(+)=V(+):V(0), где V(-) – значение ЛСК при пробе с гипервентиляцией, V(+) – ЛСК при пробе с задержкой дыхания, V(0) – ЛСК исходная, полученная до проведения нагрузочных тестов). Нормальными значениями являются: 1.3 ЦВИ для каждой исследованной артерии рассчитывают по формуле ЦВИ=Кр(-):Кр(+):ПИ, где ПИ – пульсационный индекс Гослинга, Кр(-) – коэффициент реактивности на гипокапническую нагрузку, Кр(+) – коэффициент реактивности на гиперкапническую нагрузку. По числовому значению ЦВИ определяют значение показателя: – эпилептогенное, если 0.3 – пограничное, если 0.27 – неэпилептогенное, если ЦВИ<0.27 или ЦВИ>0.53. Затем сопоставляют каждое эпилептогенное или пограничное значение ЦВИ с ИПС соответствующих артерий и оценивают соответственные их бассейнам кровоснабжения ОЭА по значимости в эпилептогенезе. Выделяют: – первичную ОЭА, если 0.3 – вторичную ОЭА, если 0.3 – пограничную ОЭА, если 0.27 Заявляемый способ прошел клинические испытания на базе РНХИ им. проф. А.Л.Поленова при обследовании 4 здоровых добровольцев, 23 больных эпилепсией, 5 – опухолями головного мозга с эпилептическим синдромом, в возрасте от 5 до 46 лет, без вредных привычек. При обследовании пациентов использовался комплекс нейрохирургических методов, включающих ЭЭГ, ПЭТ, ОФЭКТ, МРТ и МРТ-ангиографию. В ходе клинических испытаний было улучшено качество диагностики и лечения больных с эпилептическими заболеваниями и синдромами, поскольку были исключены диагностические ошибки и неточности в выявлении и дифференцировании первичного эпилептического очага и вторичных структур в составе эпилептической системы, сделан прогноз по развитию новых очагов эпилептической активности при дальнейшем течении заболевания, что позволило адекватно и точно корректировать лечение пациентов. Пример 1. Здоровый доброволец, 17 лет, м. ЭЭГ – без патологии. МРТ головного мозга – без патологии. В табл.1 представлены данные допплерографического исследования.
По табл.1, согласно способу прототипу, в правой СМА, правой ПМА, правой ЗМА, левой СМА и левой ПМА значения ПИ, Кр(+) и Кр(-) находятся в пределах нормы (0.7 По исследованию, проведенному согласно заявляемому способу, во всех исследуемых сосудах ЦВИ имеет неэпилептогенные значения (ЦВИ<0.27, или ЦВИ>0.53). Поэтому ОЭА нет. Пример 2. Больная Г., 44 лет, ж, и/б №936-04. Диагноз: височная эпилепсия. По ЭЭГ – эпилептическая активность в медиобазальных отделах обеих височных долей, по ОФЭКТ – гипоперфузия лобной и височной долей справа, снижение перфузии ядер гиппокампа справа больше, чем слева. Данные допплерографического исследования представлены в табл.2.
По табл.2, согласно способу прототипу, в левой ПМА, левой ЗМА и правой ЗМА и ОА значения ПИ снижены (ПИ<0.7), в остальных сосудах ПИ в пределах нормы (0.7 По исследованию, проведенному согласно заявляемому способу: первичная ОЭА (0.3 Таким образом, способ-прототип оказался не информативным. Заявляемый способ позволил оценить данные комплексного исследования. Так, правым лобной и височной долям (по ОЭФТ) соответствует первичная ОЭА (бассейн правой ПМА и правой СМА), а остальные области мозга, определенные по ЭЭГ и ОЭФТ, – вторичным ОЭА. Пограничные ОЭА (бассейны левой СМА и левой ПМА) без адекватного лечения, при определенных провоцирующих факторах в будущем проявят эпилептическую активность. Впоследствии больной было проведено хирургическое лечение с удалением первичного эпилептического очага (соответственно первичной ОЭА). Это привело к регрессу эпилептической активности в целом. Пример 3. Больная 3., 26 лет, ж., и/б №2591-04. Диагноз: эпилепсия с полиморфными приступами. Проведенное обследование не выявило сторону расположения первичного очага: на локализацию слева указывали: ЭЭГ- эпилептическая активность регистрируется в обоих височных отведениях, больше слева и ОЭФТ – очаг гипоперфузии в левой височной доле. На локализацию справа указывали: МРТ – гипоплазия правого гиппокампа, и ПЭТ – очаг в правой височной доле. В табл.3 представлены данные допплерографического исследования.
По табл.3, согласно способу-прототипу, в левой СМА ПИ повышен (ПИ>0.9), при этом Кр(-) находится в пределах нормы (0.3 По исследованию, проведенному согласно заявляемому способу (табл.3): первичная ОЭА (0.3 При планировании хирургического лечения за основу были выбраны результаты ОЭФТ, ЭЭГ и способа-прототипа, а результаты заявляемого способа, совпадающие с МРТ и ПЭТ, учтены не были. Поэтому больной была проведена частичная резекция левой височной доли под контролем электрокортикографии, при которой была зарегистрирована пароксизмальная активность полюса левого виска. Это послужило дополнительным подтверждением правильности выбора первичного эпилептического очага уже в ходе операции. Однако после операции наблюдалось значительное ухудшение: приступы участились, в том числе появились частые генерализованные припадки, по ЭЭГ – диффузная эпилептическая активность. Данные допплерографического исследования после операции представлены в табл.4.
По табл.4, согласно способу-прототипу, после операции ЦВР сохраняется нарушенной: в левой СМА (в зоне операции), а также в правой ЗМА, поскольку ПИ, Кр(-) и Кр(+) значимо не изменились. В остальных сосудах ЦВР сохраняется умеренно нарушенной, учитывая динамику показателей: в правой СМА – при тенденции к повышению ПИ увеличился Кр(-) (с 0.29 до 0.4) и снизился Кр(+) (с 1.41 до 1.35); в правой ПМА – при тенденции к снижению ПИ Кр(+) снизился ниже нормы (с 1.41 до 1.23), Кр(-) повысился до нормы (с 0.29 до 0.33); в левой ЗМА – до нормы увеличился ПИ (с 0.68 до 0.75), но Кр(+) снизился, а Кр(-) увеличился; в левой ПМА снизился исходно высокий ПИ (с 1.25 до 0.91), но одновременно Кр(+) увеличился сверх нормальных значений до 1.53 (Кр(+)>1.5); в ОА – на фоне неизменившихся сниженного ПИ и нормального Кр(-), Кр(+) увеличился (с 1.28 до 1.41). Согласно заявляемому способу после операции (табл.4), как первичную ОЭА (0.3 В данном примере только заявляемый способ позволил выявить до операции первичную ОЭА и оценить остальные ОЭА по их участию в эпилептогенезе. Сохранение первичного очага на фоне хирургической травмы при удалении вторичной ОЭА привело к усугублению эпилептического процесса. Таким образом, как показывают приведенные примеры, предлагаемый способ оценки эпилептогенных очагов точен, информативен. Он дает возможность оценить ОЭА в едином цифровом формате, что позволяет повысить точность выявления первичных ОЭА и оценки эпилептической системы мозга в целом, прогнозировать дальнейшее течение эпилептогенеза, а также проводить под динамическим наблюдением коррекцию лечебной тактики. Способ способствует улучшению качества диагностики и результатов лечения эпилептического синдрома. Источники информации 1. Гармашов Ю.А. Концепция формирования эпилептического очага при симптоматической эпилепсии / науч.-практ. Журн. Нейрохирургия и Неврология детского возраста. – 2004, №1, с.53-58. 2. Гриндель О.М Электроэнцефалография при ЧМТ / справочник Нейротравматология под ред. А.Н.Конвалова, Л.Б.Лихтермана, А.А.Потапова. – М.: ИПЦ “Базар-Ферро”, 1994, с.384-385. 3. Зенков Л.Р., Ронкин М.А. Функциональная диагностика нервных болезней. – М.: “МЕДпресс-информ”, 2004, с.65-71. 4. Зенков Л.Р., Притыко А.Г. Фармакорезистентные эпилепсии. – М.: “МЕДпресс-информ”, 2003, с.11-24. 5. Зенков Л.Р., Притыко А.Г. Фармакорезистентные эпилепсии. – М.: “МЕДпресс-информ”, 2003, с.84-90. 6. Касумов В.Р, Вайншенкер Ю.И., Иванов А.Ю. Изменения цереброваскулярной реактивности у больных с височным пароксизмальным синдромом / материалы VII междунар. симп. Новые технологии в нейрохирургии. – СПб, 2004, с.119. 7. Лясс Ф.М., Щербакова Е.Я. Позитронно-эмиссионная томография / справочник Нейротравматология под ред. А.Н.Конвалова, Л.Б.Лихтермана, А.А.Потапова. – М.: ИПЦ “Базар-Ферро”, 1994, с.370. 8. Лясс Ф.М., Щербакова Е.Я. Радионуклидная диагностика / справочник Нейротравматология под ред. А.Н.Конвалова, Л.Б.Лихтермана, А.А.Потапова. – М.: ИПЦ “Базар-Ферро”, 1994, с.370-371. 9. Weinand M.E., Carter L.P. et. al., Cerebral blood How and temporal lobe epileptogenicity / J of neurosurgery. – 1997, 86(2), P.226-232 / PMID: 9010424.
Формула изобретения
Способ оценки областей эпилептической активности (ОЭА) головного мозга путем допплерографического исследования церебральных сосудов и определения индекса периферического сопротивления (ИПС), вазоконстрикторного резерва (Р(-)) на гипокапническую нагрузку и вазодилятационного резерва (Р(+)) на гиперкапническую нагрузку, отличающийся тем, что для каждой артерии рассчитывают церебральный вегетативный индекс (ЦВИ) по формуле ЦВИ=Р(-): Р(+): ИПС, значение которого определяют как эпилептогенное или пограничное или неэпилептогенное, и если в качестве ИПС используют пульсационный индекс, в качестве Р(-) – коэффициент реактивности на гипокапническую нагрузку, в качестве Р(+) – коэффициент реактивности на гиперкапническую нагрузку, значение ЦВИ определяют как эпилептогенное при 0,3
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||

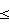 ЦВИ
ЦВИ