Патент на изобретение №2290870
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
(54) СПОСОБ ПРОГНОЗИРОВАНИЯ ВОЗМОЖНОСТИ ОСЛОЖНЕНИЙ ПОСЛЕ ОПЕРАЦИИ ЛАСИК
(57) Реферат:
Изобретение относится к медицине, а именно к офтальмологии, и может быть использовано при эксимер-лазерной коррекции близорукости. До оперативного вмешательства у пациентов с близорукостью проводят офтальмологическое обследование методом У3-эхобиометрии определяют ПЗО (передне-задняя ось), офтальмоскопически, с линзой Гольдмана оценивают наличие и протяженность ПХРД в градусах суммарно по периметру глазного яблока. Определяют в крови соотношение иммунорегуляторного индекса (ИРИ=СД4/СД8), содержание ЦИК и уровень иммуноглобулина – Ig А. При ПЗО>26,0 мм, протяженности ПХРД 180° и более периметра глазного яблока, снижении ИРИ до 1,3 и ниже, с повышением ЦИК на 60% и более, а Ig А – в 1,5 раза и более прогнозируют возможность развития осложнений после операции ЛАСИК. Способ позволяет осуществить прогнозирование возможности осложнений после эксимер-лазерной операции – ЛАСИК до оперативного вмешательства. 2 табл.
(56) (продолжение): CLASS=”b560m”проведения ласик при миопии. Автореф. дис. к.м.н. М., 2002. AREVALO JF. Retinal complications after laser-assisted in situ keratomileusis (LASIK). Curr Opin Ophthalmol. 2004 Jun; 15(3):184-91, (реферат), [он-лайн], [31.03.2006], найдено из базы данных PubMed.
Изобретение относится к медицине, а именно к офтальмологии, и может быть использовано при эксимер-лазерной коррекции близорукости. Близорукость является наиболее частой причиной снижения зрения среди лиц молодого возраста. В связи с этим проблема близорукости имеет большое медико-социальное значение, т.к. ограничивает возможности выбора профессии, службы в армии у значительного числа лиц с близорукостью средней и высокой степени (Э.С.Аветисов. Близорукость – М., 1996). В последние годы в практику внедрена методика хирургической эксимер-лазерной коррекции близорукости – ЛАСИК, которая позволяет повысить остроту зрения и расширить возможности профессиональной адаптации лиц с низким зрением. Несмотря на высокотехнологические характеристики аппаратуры и высший профессионализм хирургов, операция ЛАСИК вызывает ряд осложнений в послеоперационном периоде. Ряд авторов отмечают, что в послеоперационном периоде различные виды дистрофии роговичного лоскута встречаются от 1,27% до 3,6% (Семенов А.Д. и др. Клинические формы роговичного синдрома и субэпителиальной фиброплазии после рефракционной эксимер-лазерной кератэктомии”. Офтальмохирургия. 1994, №4, с.35-41; Дронов М.М. и др. “Осложнения ЛАСИК. Анализ 7000 операций” Тез. докл. VII съезда офтальмологов России. М., 2000, ч.1, с.244-245). Для повышения эффективности хирургической реабилитации пациентов с близорукостью важным и актуальным является прогнозирование и профилактика осложнений операции ЛАСИК. Известен способ лечения травматических повреждений роговицы (Патент РФ 2039540, БИ 1995, №21), при котором после операции на роговицу воздействуют электромагнитным излучением с длиной волны 0,96 мкм, при энергетической освещенности поверхности роговицы 0,34 мВт/см2 в непрерывном режиме с экспозицией 2,5 мин ежедневно до завершения процесса эпителизации. К аналогичному способу, с использованием физических воздействий на роговицу после операции, с целью профилактики дистрофических изменений в ней относится способ “Use of ubiquinone Q-10 for a local treatment and prevention of ophthalmologic pathologies following photorefractive therapy, refractive surgery and exposure to ultraviolet radiation” – (Патент США W00137851, 2001, – 05-31). Сущность способа заключается в использовании ультрафиолетового облучения роговицы после эксимер-лазерной коррекции в сочетании с лекарственными препаратами. Недостатком данных 2-х способов является купирование уже сформировавшихся осложнений в виде отека роговицы, наличия клеточных элементов под роговичным лоскутом. Известен способ лечения осложнений после операции фоторефракционной кератэктомии (Патент РФ №2121826, 1998, Бюлл. изобр. №33), в котором на 4-й день после операции определяют расстояние между краями нарастающего эпителиального пласта и, если расстояние соответствует 1-9 мм и при наличии фиброзного экссудата на поверхности стромы роговицы, проводят лечение фибринолитическими препаратами и индуктором интерферона. Недостатком данного способа является воздействие на клеточную пролиферацию в роговице без учета патогенетических факторов, вызвавших осложнение, например показателей местного иммунитета. Известен способ повышения эффективности применения глазных капель после эксимер-лазерных операций (Патент РФ №2000120701, 2001, Бюлл. изобр. №19), включающий в себя инсталляцию растворов глазных капель (тобрекс, максидекс, наклоф, диклоф, бетоптик), охлажденных до температуры 8°С не менее чем за 20-25 мин до инстилляции. Недостатком данного способа является его малая эффективность в купировании воспалительной реакции роговицы у лиц с иммунологической недостаточностью. Известен способ прогнозирования возможности осложнений после операции фоторефракционной кератэктомии (Патент РФ №2138191, 1999, Бюлл. изобр. №27), который взят за прототип. Способ заключается в том, что после деэпителизации роговицы до фоторефракционной кератэктомии проводят биомикроскопию боуменовой мембраны роговицы. Если поверхность боуменовой мембраны приобретает вид мелкодисперсной зернистости, то прогнозируют осложнения в виде замедленной эпителизации и развитие флера. Недостатком данного способа является операционная оценка слоев роговицы, а не дооперационная. Кроме этого, к недостаткам способа относится техническая сложность, т.к. пациенту в операционной, в стерильных условиях проводят деэпителизацию роговицы, затем пациента проводят в консультативный кабинет, где выполняется биомикроскопия, после чего вновь пациент попадает в операционную для выполнения следующих этапов операции. Существенным недостатком способа является отсутствие данных о патогенетических механизмах возможности развития осложнений со стороны роговицы после эксимер-лазерного воздействия. Были проведены исследования частоты развития осложнений после 290 операций ЛАСИК во взаимосвязи с особенностями анатомо-топографических изменений глазного яблока, характера и степени выраженности периферической ретинальной дистрофии, ее протяженности, показателей иммунного статуса пациентов с близорукостью средней и высокой степени. Результаты проведенных исследований позволили определить прогностические критерии возможности развития осложнений после операции ЛАСИК. Наиболее близким к заявленному способу является способ прогнозирования дистрофии роговичного лоскута (Патент РФ №2195234, 2002, Бюлл. изобр. №36), в котором проводят биомикроскопию роговицы на 2-й день после эксимер-лазерного воздействия, определяют площадь и локализацию диффузной инфильтрации, если площадь диффузного инфильтрата составляет 3 мм2 и более, то дистрофия развивается с вероятностью 1-2%, если площадь диффузного инфильтрата менее 3 мм2, то вероятность развития дистрофии составляет 10-15%. Недостатком данного способа является его низкая прогностическая информативность, т.к. диффузная инфильтрация роговицы, при лечении современными медикаментозными препаратами, с учетом иммунного статуса пациентов, позволяет быстро купировать осложнение эксимер-лазерного воздействия, а если препарат выбран произвольно, то дистрофия роговичного лоскута возможна с разной частотой. Задачей изобретения является обоснование критериев прогнозирования возможности осложнений после эксимер-лазерной операции – ЛАСИК до оперативного вмешательства. Техническим результатом предлагаемого способа является совокупность анатомо-топографических параметров глазного яблока, протяженности периферической хориоретинальной дистрофии (ПХРД) в градусах суммарно по периметру глазного яблока и иммунологических показателей: иммунорегуляторного индекса (ИРИ), циркулирующих иммунных комплексов (ЦИК), иммуноглобулина – Ig А, у пациентов с близорукостью. Технический результат достигается тем, что до оперативного вмешательства у пациентов с близорукостью проводят офтальмологическое обследование, методом У3-эхобиометрии определяют ПЗО (передне-задняя ось), офтальмоскопически, с линзой Гольдмана оценивают наличие и протяженность ПХРД в градусах суммарно по периметру глазного яблока, определяют в крови соотношение иммунорегуляторного индекса (ИРИ=СД4/СД8), содержание ЦИК и уровень иммуноглобулина – Ig А, при ПЗО Обоснованием предлагаемого способа явились результаты исследования офтальмологического статуса пациентов с иммунологическими показателями во взаимосвязи с количеством и степенью выраженности осложнений после операции ЛАСИК на 290 глазах с близорукостью средней и высокой степени. В зависимости от глазных и иммунологических изменений пациенты с близорукостью были разделены на 2 группы. В 1-ю группу вошло 55 пациентов (110 глаз) с близорукостью от 4,0 до 7,0 дптр, у которых ПЗО было менее 26 мм, периферическая диффузная хориоретинальная дистрофия распространялась суммарно менее чем на 180° периметра глазного яблока или вообще отсутствовала. У пациентов 2-й группы (180 глаз) с близорукостью от 7,25 до 11,0 дптр ПЗО было от 26,0 до 28,4 мм, периферическая хориоретинальная дистрофия (ПХРД) располагалась на 180° и более периметра глазного яблока и на 172 глазах (95,5%) была ранее выполнена аргон-лазерная коагуляция сетчатки. Иммунологические показатели у пациентов с близорукостью 1-й и 2-й групп отличались от данных контрольной группы (таблица №1, 2).
Данные таблицы №1 показывают, что у пациентов с размером глазного яблока не более 26 мм, при наличии ограниченной зоны дистрофии сетчатки (менее 180° периметра глазного яблока) среди иммунологических показателей достоверно изменились три: ЦИК повысились на 51,6%; СД8 – на 24,2% и иммуноглобулин – Ig A – на 38%. При этом иммунорегуляторный индекс снизился на 31,3% по отношению к данным контрольной группы и составил – 1,65. В послеоперационном периоде на 5 глазах из 110 (4,5%) после операции ЛАСИК определялся реактивный умеренный отек роговицы, который на фоне адекватного лечения купировался через 3-4 дня. У пациентов 2-й группы после операции ЛАСИК на 39 глазах из 180 (21,7%) развился отек роговицы, определялись клеточные включения под роговичным лоскутом. Купирование признаков воспаления достигнуто на 7-10 день на фоне интенсивного лечения. У этой группы пациентов основные иммунологический показатели были повышены по сравнению с 1-й группой в 1,5-2 раза, ЦИК – в 1,5 раза, Ig A – в 2 раза.
Результаты исследований позволили обосновать существенные отличительные признаки прогнозирования воспалительных осложнений операции ЛАСИК: увеличение ПЗО Предложенный способ позволяет выбрать патогенетически обоснованное лечение для профилактики воспалительных аутоиммунных осложнений в раннем послеоперационном периоде и повысить эффективность хирургической реабилитации пациентов с близорукостью. Пример. Пациентка К, 28 лет (амб. ист. бол. №4172/2005). Ds: Близорукость средней степени правого глаза, высокой степени левого глаза, периферическая хориоретинальная дистрофия. Острота зрения: OD=0,06 Sph – 6,5 Д=1,0 ВГД-18,0 мм рт.ст. OS=0,04 Sph – 7,5 Д=0,9 ВГД=19, мм рт.ст. Эхо-биометрия: ПЗО – OD=26,8 мм OS=27,4 мм Пахиметрия роговицы: OD 542 мкм OS 539 мкм Биомикроскопия: оба глаза спокойны, роговица прозрачная, васкуляризация лимба назначительная – шириной менее 1 мм. Передняя камера средней глубины, радужка трабекулярного строения, дистрофии нет, хрусталик и стекловидное тело прозрачны. Глазное дно: OD – ДЗН бледно-розовый, миопический конус с височной стороны, сосуды в норме. Периферическая решетчатая дистрофия суммарно на 180° периметра глазного дна, центральнее которой расположены очаги лазерной коагуляции. OS – ДЗН бледно-розовый, круговая миопическая стафилома, на 240° периметра глазного дна определяются участки решетчатой дистрофии, отбаррикадированные ранее проведенной лазерной коагуляцией. Иммунологические исследования: ЦИК – 90 у.е. СД4 – 39%; СД8 – 34%; ИРИ=1,14; Ig А=2,43 (г/л), Ig М=0,73 (г/л); Ig G=9,9 (г/л) Иммунологические показатели отличаются от нормы: ЦИК повышены в 2,25 раза; ИРИ снижены на 52,5% (при ИРИ в N=2,4). Операция ЛАСИК выполнена по традиционной технологии без осложнений. На 2-й день после операции определяется диффузный отек роговицы на обоих глазах, оптический срез утолщен. VISUS OU=0,3 н/корр. Назначено лечение: – Макситрол (как противовоспалительный препарат) в инстилляциях 6 раз в день; – Суперлимф (как иммунокорректор) 3 раза в день; – Вобэнзим (как противоотечный препарат) по 5 табл.3 раза в день за 30 минут до еды. Через 7 дней купировался отек роговицы, рассосались клеточные включения под роговичным лоскутом, оптический срез роговицы нормализовался. Острота зрения без коррекции: VOD=1,0; VOS=0,85 Данный пример подтверждает, что до эксимерного вмешательства у пациентки определились хориоретинальные изменения в сочетании с признаками иммунологической недостаточности. Операция вызвала развитие аутоиммунного воспаления роговицы, назначенные иммунокорректоры Вобэнзим и Суперлимф привели к полному купированию воспаления и восстановлению прозрачности роговицы.
Формула изобретения
Способ прогнозирования возможности осложнений после операции ЛАСИК (эксимер-лазерной коррекции близорукости) путем офтальмологического обследования пациента с близорукостью, отличающийся тем, что до оперативного вмешательства у пациентов с близорукостью проводят офтальмологическое обследование, методом УЗ-эхобиометрии определяют передне-задняя ось (ПЗО), офтальмоскопически, с линзой Гольдмана оценивают наличие и протяженность периферической хориоретинальной дистрофии (ПХРД) в градусах суммарно по периметру глазного яблока, определяют в крови соотношение иммунорегуляторного индекса (ИРИ): ИРИ=СД4/СД8, содержание циркулирующих иммунных комплексов (ЦИК) и уровень иммуноглобулина – Ig А, при ПЗО
MM4A – Досрочное прекращение действия патента СССР или патента Российской Федерации на изобретение из-за неуплаты в установленный срок пошлины за поддержание патента в силе
Дата прекращения действия патента: 21.07.2007
Извещение опубликовано: 27.02.2009 БИ: 06/2009
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||

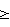 26,0 мм, протяженности ПХРД 180° и более периметра глазного яблока, снижении ИРИ до 1,3 и ниже, с повышением ЦИК на 60% и более, a Ig A – в 1,5 раза и более прогнозируют возможность развития осложнений после операции ЛАСИК.
26,0 мм, протяженности ПХРД 180° и более периметра глазного яблока, снижении ИРИ до 1,3 и ниже, с повышением ЦИК на 60% и более, a Ig A – в 1,5 раза и более прогнозируют возможность развития осложнений после операции ЛАСИК. 51,6%
51,6% 14,3%
14,3%