|
|
(21), (22) Заявка: 2004112997/14, 27.04.2004
(24) Дата начала отсчета срока действия патента:
27.04.2004
(43) Дата публикации заявки: 27.10.2005
(46) Опубликовано: 10.07.2006
(56) Список документов, цитированных в отчете о
поиске:
ЗОТОВ Ю.В. и др. Очаги размозжения головного мозга. СПб., 1996, с.222-223. RU 2067457 С1, 10.10.1996. RU 2139681 C1, 20.10.1999. RU 2219968 C2, 27.12.2003. WO 0121066 A, 29.03.2001. KLIMO P. et al. Marked reduction of cerebral vasospasm with lumbar drainage of cerebrospinal fluid after subarachnoid hemorrage – J. Neurosurg. 2004 Feb; 100(2): 215-224.
Адрес для переписки:
654005, Кемеровская обл., г. Новокузнецк, пр. Строителей, 5, ГИДУВ, патентный отдел
|
(72) Автор(ы):
Николаев Александр Сергеевич (RU)
(73) Патентообладатель(и):
Николаев Александр Сергеевич (RU)
|
(54) СПОСОБ УПРАВЛЯЕМОГО ЛЮМБОПЕРИТОНЕАЛЬНОГО ШУНТИРОВАНИЯ
(57) Реферат:
Способ относится к медицине, а именно к нейрохирургии. Осуществляют пункцию субарахноидального пространства на уровне L4-L5 поясничных позвонков с введением люмбального конца дренажа в субарахноидальное пространство спинного мозга и выведение его абдоминального конца в брюшную полость путем микролапаротомии. При этом в передневерхней ости крыла подвздошной кости выполняют сквозное отверстие и формируют с внешней стороны кости выемку, в которую помещают и фиксируют к кости клапанную помпу. Люмбальный конец дренажа с внутренней стороны крыла подвздошной кости подводят через сквозное отверстие и соединяют с помпой, а абдоминальный конец дренажа, соединенный с помпой, отводят в брюшную полость. Способ позволяет снизить количество послеоперационных осложнений, что достигается за счет обеспечения регулируемого оттока ликвора. 1 ил.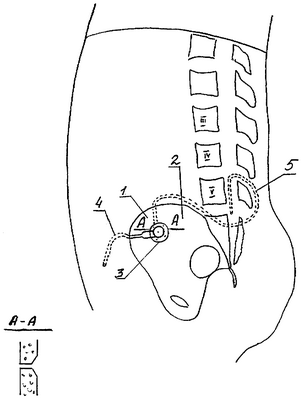
Способ относится к медицине, а именно к нейрохирургии.
Исходя из большого количества публикаций, можно считать, что черепно-мозговая травма (ЧМТ) и ее последствия во многих странах рассматривается как важнейшая медицинская и социальная проблема общества. По данным различных исследований повреждения центральной нервной системы в общей структуре травматизма составляют 30-40 процентов. Последствия черепно-мозговой травмы составляют особый раздел нейротравматологии, при этом посттравматическая гидроцефалия (ПТГ) является одним из наиболее тяжелых осложнений (Арендт А.А., 1948; Хачатрян В.А. 1991, 1997; Коновалов А.Н., 1994; Лихтерман Л.Б., 1995). Избыточное накопление спинно-мозговой жидкости и расширение ликворосодержащих полостей часто приводит к нарастанию краниоцеребральной диспропорции и деформации мозга у больных с ЧМТ. По-видимому, этими факторами объясняется возникновение или увеличение выраженности проявлений гипертензионно-дислокационного синдрома, появление или углубление очаговых признаков поражения центральной нервной системы, а также эмоционально-волевых и интеллектуально-мнестических расстройств у больных с ПТГ (Лобаева Э.Ю, 1980; Зотов Ю.В. с соавт., 1989, 1997; Елисаветский Б.В., 1995; Хачатрян В.А., Берснев В.П., Потапов А.И., 1996). Нарушения ликворообращения, а также расширение ликворосодержащих полостей выявляется в остром периоде ЧМТ в – 3-15% случаев, а на более поздних этапах травматической болезни мозга чаще – до 20-70% (Лобавва Э.Ю., 1980; Лебедев В.В., 1990 и др.) Посттравматическая гидроцефалия выявляется у больных с водянкой в 10-20% случаев (Арендт А.А., 1948; Семенов В.Н., 1973; Симерницкий Б.П., 1987; Гоголев М.П. 1993; Хачатрян В.А., Берснев В.П., Зотов В.Ю., 1997). Тенденция увеличения больных с ПТГ, по-видимому, объясняется ростом травматизма, а также увеличением эффективности лечения тяжелой ЧМТ, в результате чего обеспечивается выживание больных с грубыми структурно-функциональными нарушениями ликворосодержащей системы.
В настоящее время существует два основных метода лечения гидроцефалии: этиотропная терапия и хирургическое лечение (Симерницкий Б.П., 1989; Pudenz R.H., 1991 и др.). Ликворошунтирующие операции в настоящее время доминируют среди других методов хирургической коррекции. Ежегодно, начиная с 1994 г., делается от 100 до 200 тысяч ликворошунтирующих операций (Ким Вон Ги, 1996; Capilla P., 1989). Их распространенность объясняется доступностью, простотой, а главное эффективностью (Хачатрян В.А., 1996). После ликворошунтирующих операций те или иные осложнения возникают в 30-80% случаев (Самоткин Б.А., 1987; Чмутин Г.Е., 1997; Зиненко Ю.Ю., 1998). Улучшение результатов лечения больных с травмой головного мозга во многом зависит от адекватной коррекции ликворообращения (Зотов Ю.В. с соавт., 1989; Самоткин Б.А. с соат., 1987; Зотов Ю.В., Касумов Р.Д., Тауфик И., 1997; Хачатрян В.А., с соавт. 1997, 1998 и др.).
Известен способ лечения гидроцефалии – наружный вентрикулярный дренаж, когда производится фрезевое отверстие в точке Кохера, производится пункция переднего рога бокового желудочка с имплантацией в желудочек головного мозга вентрикулярного дренажа, который соединяют со стерильным сосудом (Зотов Ю.В., Касумов Р.Д., Исмаил Тауфик «Очаги размозжения головного мозга» Санкт-Петербург, 1996, с. 216-217).
Недостатки способа:
– возможно развитие инфекционных осложнений вследствие разгерметизации краниоспинальной системы;
– развитие синдрома внутричерепной гипотензии вследствие неконтролируемого выведения ликвора.
– повышенный риск травматизации вещества головного мозга вентрикулярным катетером во время пункции желудочка мозга.
Известен способ лечения гидроцефалии – вентрикулоцистерностомия по Торкильдсену, заключающийся в установке дренажа из заднего рога бокового желудочка в большую цистерну головного мозга («Клиническое руководство по черепно-мозговой травме» под ред. академика А.Н.Коновалова, М., 2001, т.II, с. – 61-62).
Показанием к вентрикулоцистерностомии по Торкильдсену являются окклюзия отверстия Монро, III желудочка, водопровода мозга и IV желудочка, устранение которой прямым хирургическим вмешательством нецелесообразно или невозможно. При прочих равных условиях этой операции отдается предпочтение у больных с окклюзией IV желудочка и большой цистерны, когда имеются показания к ревизии образований задней черепной ямки. Применяются две разновидности вентрикулоцистерностомии: с трепанацией задней черепной ямки и без ее трепанации. Вентрикулоцистерностомию с трепанацией задней черепной ямки осуществляют при необходимости сочетания этого вмешательства с ревизией образований задней черепной ямки. Катетеризацию бокового желудочка производят в точке Денди. Для этой цели используют силиконовую трубку диаметром 1,5-2,0 мм, которая при помощи цилиндрической манжетки фиксируется к твердой мозговой оболочке. Длина внутримозговой части катетера составляет 4,5-6, см. Трепанацию задней черепной ямки производят общепринятым способом. Внежелудочковый конец вентрикулярного катетера выводят в область большой цистерны через подапоневротический туннель или эпидуральное пространство и фиксируют с помощью лигатуры к ТМО таким образом, чтобы катетер находился в большой цистерне мозга под арахноидальной оболочкой.
Вентрикулоцистерностомию по Торкильдсену без трепанации задней черепной ямки проводят при окклюзии водопровода мозга, III желудочка и отверстия Монро. Разрезом 2-3 см в теменно-затылочной области, параллельно средней линии скелетируют кость в области точки Денди. Накладывают фрезевое отверстие и обычным способом имплантируют вентрикулярный катетер. Разрезом длиной 4-6 см в затылочно-шейной области по средней линии обнажают нижние отделы чешуи затылочной кости и дугу атланта. Резецируют край затылочного отверстия, а в ряде случаев – и дуги атланта. Вертикальным разрезом после предварительной коагуляции вскрывают большую цистерну. Через подапоневротический туннель внежелудочковый конец катетера выводят в рану затылочно-шейной области и лигатурой фиксируют к ТМО в большой цистерне под арахноидальной оболочкой. Раны зашивают послойно наглухо. При разобщении боковых желудочков осуществляют двустороннюю вентрикулоцистерностомию.
Недостатки метода:
– возможно повреждение подкорковых узлов в момент пункции желудочка мозга, которое может быть причиной развития субэпендимального, интравентрикулярного или паренхиматозного кровоизлияния, а также развития стойкой дисфункции подкорковых узлов (гиперкинезы, дистония, гемианопсия и др.);
– необходимо проведение дополнительной операции – либо трепанации задней черепной ямки, либо обнажения и вскрытия базальной цистерны мозга;
– возможно развитие синдрома внутричерепной гипотензии вследствие неконтролируемого оттока ликвора.
Известен способ лечения гидроцефалии – вентрикулоперитонеостомия – анастомоз между боковым желудочком и брюшной полостью (Зотов Ю.В., Касумов Р.Д., Исмаил Тауфик «Очаги размозжения головного мозга», Санкт-Петербург, 1996, с. 221-222).
Техника операции: пациент лежит на спине с поворотом головы на 45 градусов в противоположную сторону. Для облегчения оперативного вмешательства и проведения подкожного туннеля для имплантации катетера под поясницу и под шею помещают валики таким образом, чтобы передняя поверхность шеи и грудной клетки находилась на одном уровне, переднебоковая поверхность брюшной стенки была несколько приподнята. После обработки операционного поля, включая область, где пройдет катетер, соединяющий вентрикулярные и перитонеальные части шунтирующей системы, производят имплантацию вентрикулярного и перитонеального катетеров, образуют подкожный туннель и имплантируют в него клапанную систему. Операцию начинают с имплантации вентрикулярного катетера. Внемозговой конец вентрикулярного катетера при помощи переходника соединяется с клапанной помпой, а она, в свою очередь, также с помощью переходника соединяется с перитонеальным катетером. Места соединения (вентрикулярный катетер-помпа, помпа-перитонеальный катетер) снаружи переходников фиксируются капроновыми лигатурами. Затем формируют подкожный туннель на голове, в заушной области по переднебоковой поверхности шеи, по передней поверхности грудной клетки. Туннель формируют при помощи специального тупоконечного инструмента (пустотелая трубка диаметром 4-5 мм, снабженная мандреном с округлым концом) или любым другим тупоконечным инструментом достаточной длинны (корнцанг). Для проведения перитонеального катетера обычно производят 1 или 2 дополнительных разреза в заушной области и на грудной клетке, длиной 1-1,5 см, которые смещают от линии проведения перитонеального катетера на 1-1,5 см по кожной складке. Имплантация перитонеального катетера производится в эпигастральной или подреберной области. При имплантации катетера в эпигастральной области послойно из разреза длинной 3-5 см по средней линии, не доходя до линии пупка на 3-5 см, обнажается брюшина. На перитонеальный конец катетера надевается манжетка длиной 2 мм на расстоянии 10-12 см от конца катетера. Брюшину рассекают, в брюшную полость вводят катетер до манжетки (т.е. на глубину 10-12 см), к которой фиксируется брюшина кетгутом. После фиксации перитонеального конца катетер должен свободно смещаться через манжетку в брюшную полость и из нее.
Недостатки способа:
– при установке вентрикулярного катетера возможно повреждение подкорковых узлов пункционной иглой, которое может быть причиной развития субэпендимального, интравентрикулярного или паренхиматозного кровоизлияния, а также развития стойкой дисфункции подкорковых узлов (гиперкинезы, дистония, гемианопсия и др.)
– длительность операционного доступа за счет увеличения времени постановки дренажной системы (голова-шея-грудь-живот), что непосредственно увеличивает как время оперативного вмешательства, так и возможные осложнения во время их проведения.
– проведение дополнительных разрезов в области головы, шеи грудной и брюшной стенок снижает косметический эффект операции.
Известен способ хирургического лечения гидроцефалии – (люмбоперитонеостомия), выбранный в качестве прототипа, заключающийся в установке сообщения между субарахноидальным пространством спинного мозга на уровне поясничного отдела позвоночника и брюшной полостью с помощью силиконового дренажа (Зотов Ю.В., Касумов Р.Д., Исмаил Тауфик «Очаги размозжения головного мозга» Санкт-Петербург, 1996, с. 222-223). Операция разделяется на три этапа: 1) имплантация катетера в субарахноидальное пространство спинного мозга на уровне нижнепоясничных позвонков; 2) образование подкожного тоннеля и имплантация клапанной системы; 3) имплантация перитонеального катетера. Обычно имплантация перитонеального конца катетера производится в левом подреберье. После обработки операционного поля производится разрез мягких тканей по средней линии проекции остистых отростков L2-L5, пункционно, при помощи специальной иглы (иглы для спинно-мозговой анестезии) в субарахноидальное пространство вводится катетер на глубину 3-4 см в каудальном направлении. Убирают иглу, придерживая имплантированный катетер, и проверяют правильность нахождения его по истечению спинно-мозговой жидкости. Надевают манжетку длиной 2 см, которую проводят как можно ближе к остистым отросткам позвонков. Манжетку фиксируют к связочному аппарату позвоночника. При отсутствии инструментария и невозможности пункционного введения катетера по независимым от хирурга обстоятельствам (очень узкий позвоночный канал, выраженная деформация данного отдела позвоночника и пр.) производят гемиламинэктомию L4-L5 слева. Рассекают твердую мозговую оболочку вертикальным разрезом ближе к средней линии длиной 0,7-0,8 см, вводят катетер на необходимую глубину и фиксируют к манжетке. Твердую мозговую оболочку ушивают наглухо. После имплантации люмбального катетера приступают ко 2 этапу операции. Подкожный туннель формируют в левой поясничной области. При этом, как правило, не требуется дополнительных разрезов. Имплантация перитонеального катетера производится в эпигастральной или подреберной области. При имплантации катетера в эпигастральной области послойно из разреза длиной 3-5 см по средней линии, не доходя до линии пупка на 3-5 см, обнажается брюшина. На перитонеальный конец катетера надевается манжетка длиной 2 мм на расстоянии 10-12 см от конца катетера. Брюшину рассекают, в брюшную полость вводят катетер до манжетки (т.е. на глубину 10-12 см), к которой фиксируется брюшина кетгутом. После фиксации перитонеального конца катетер должен свободно смещаться через манжетку в брюшную полость и из нее.
Недостатки прототипа:
– возможно развитие синдрома внутричерепной гипотензии, особенно при вертикальном положении больного;
– развитие синдрома гипердренирования вследствие отсутствия системы для регулирования оттока ликвора;
– нет возможности создания запрограммированного оттока ликвора с учетом исходного внутричерепного давления;
– нет возможности контролировать работу дренажной системы в послеоперационном периоде.
Задача настоящего изобретения состоит в повышении эффективности работы шунтирующей системы путем создания регулируемого оттока ликвора и уменьшении возможных послеоперационных осложнений и рецидивов.
Поставленная задача достигается тем, что в способе люмбоперитонеального шунтирования, включающем пункцию субарахноидального пространства на уровне L4-L5 поясничных позвонков с введением люмбального дренажа в субарахноидальное пространство спинного мозга и абдоминального дренажа в брюшную полость путем микролапаротомии, в передневерхней ости крыла подвздошной кости выполняют сквозное отверстие и формируют с внешней стороны кости выемку, в которую помещают и фиксируют клапанную помпу необходимого давления, устанавливаемую между люмбальным и абдоминальными дренажами. Люмбальный дренаж проводят через сквозное отверстие к помпе с внутренней стороны крыла подвздошной кости, а абдоминальный дренаж отходит от помпы в брюшную полость.
Новизна способа:
1. В операции люмбоперитонеального шунтирования для осуществления регулирования оттока ликвора между люмбальным и абдоминальным дренажами устанавливается клапанная помпа необходимого давления, которая устанавливается и фиксируется в области крыла подвздошной кости.
2. Выполнение сквозного округлого отверстия в крыле подвздошной кости, отступя вниз и в сторону от края передневерхней ости (spinae iliaca anterior superior), дает возможность проведения люмбального дренажа через подвздошную кость с ее внутренней стороны и подсоединения дренажа к клапанной помпе.
3. Выполнение специальной выемки с наружной части крыла подвздошной кости вокруг произведенного округлого отверстия дает возможность сформировать ложе для клапанной помпы.
4. Выполнение специального ложа для клапанной помпы позволяет произвести жесткую фиксацию последней к кости с помощью нитяных лигатур.
Совокупность существенных признаков изобретения:
– Установка и жесткая фиксация клапанной помпы с наружной стороны крыла подвздошной кости в области передневерхней ости дает возможность получить новый результат, а именно контролировать работу клапанной помпы путем проведения ручной прокачки (пальцевого нажатия пальцем на кожные покровы в месте установки клапанной помпы) в послеоперационном периоде.
– Установка клапанной помпы (низкого, среднего или высокого давления) позволяет осуществлять запрограммированное регулирование оттока ликвора из субарахноидального пространства спинного мозга в брюшную полость.
Изобретение поясняется чертежом, где изображена общая схема управляемого люмбоперитонеального шунтирования:
1 – передневерхняя ость крыла подвздошной кости,
2 – подвздошная кость,
3 – клапанная помпа,
4 – абдоминальный дренаж,
5 – люмбальный дренаж.
По А-А продольный разрез крыла подвздошной кости в области сформированного ложа для клапанной помпы.
Сущность способа заключается в следующем.
Проводят люмбоперитонеальное шунтирование, включающее пункцию субарахноидального пространства на уровне L4-L5 поясничных позвонков с введением люмбального дренажа в субарахноидальное пространство спинного мозга и абдоминального дренажа в брюшную полость путем микролапаротомии. Слева в области передневерхней ости крыла подвздошной кости 1 производят дополнительный полуовальный разрез мягких тканей, обнажается передневерхняя ость крыла подвздошной кости 1. Участок кости с наружной и внутренней сторон на площади 4 на 4 см скелетируется от мягких тканей до надкостницы. В крыле подвздошной кости 2, отступя от передневерхней ости вниз и кзади на 3 см, с помощью сверла диаметром 4 мм производится сквозное отверстие, при этом для предупреждения ранения мягких тканей с внутренней стороны в момент просверливания устанавливается ограничитель. С помощью копьевидной фрезы с наружным диаметром 2 см по произведенному сквозному округлому отверстию с наружной стороны кости производится высверливание участка кости на глубину 6 мм, для формирования выемки, соответствующей размеру внутренней выпуклости клапанной помпы 3. Люмбальный конец дренажа 5 с внутренней стороны крыла подвздошной кости проводится через сквозное отверстие и соединяется с помощью переходника с клапанной помпой 3. Клапанная помпа 3 с помощью переходника соединяется с абдоминальным дренажом 4, который проводится в подкожной клетчатке на переднюю брюшную стенку и имплантируется в брюшную полость путем микролапаротомии. Фиксация клапанной помпы 3 к кости производится лавсановыми нитями. Производится гемостаз по ходу всей операции, рана ушивается послойно. После заживления раны возможна ручная прокачка клапанной помпы.
Пример. Больной Н. 38 лет поступил в НХО ФГЛПУ «НКЦОЗШ» 30.07.02 с жалобами на головные боли лобно-височной локализации, усиливающиеся после физических и психо-эмоциональных нагрузок, труднокупируемые за последнее время приемом анальгетиков, шаткость походки. Из анамнеза известно, что три года назад перенес тяжелую черепно-мозговую травму, ушиб головного мозга средней степени тяжести, субарахноидальное кровоизлияние, лечился консервативными методами лечения в нейрохирургическом отделении г.Б. Выписан с улучшением под амбулаторное наблюдение и долечивание у невропатолога по месту жительства, проводились курсы восстановительного лечения, включающие ноотропы, сосудистые препараты, витаминотерапию, рассасывающее лечение, ЛФК, массаж конечностей, физиолечение. Ухудшение самочувствия в виде прогрессирования вышеуказанных симптомов отмечает последние 6 месяцев. Больному в условиях нейрохирургического отделения проведено комплексное обследование:
R-графия черепа: костно-травматических повреждений не выявлено.
Нейроофтальмолог: гипертензивная ангиопатия ретины.
УЗДГ экстракраниальных сосудов: ангиодистонические проявления в каротидном и вертебробазилярном бассейнах слева, косвенные признаки внутричерепной гипертензии.
ЭХО – ЭС: смещения срединных структур головного мозга не выявлено, ИМП в пользу гипертензионно-гидроцефального синдрома.
ЭЭГ: очаг эпиподобной активности в височной области слева, в очаге преобладают процессы выпадения, общемозговые проявления выраженные, субкомпенсированные по нейродинамике с заинтересованностью срединно-стволовых структур головного мозга.
Дуплексное сканирование (ДС) сосудов головного мозга: снижение мозгового кровотока в интракраниальных ветвях средней мозговой артерии слева, со снижением перфузии.
Компьютерная томография (КТ) головного мозга: признаки гидроцефальной трансформации желудочковой системы (2-3 ст.), сглаженность борозд коры головного мозга в лобных областях с обеих сторон.
Люмбальная пункция: люмбальное давление повышено до 240 мм вод.ст., ликвородинамические пробы по сообщающемуся типу, микроскопия ликвора показала отсутствие воспалительного процесса в ликворе и отсутствие белково-клеточной диссоциации, исследование ликвородефицита по Семенову – в пользу арезорбтивной водянки.
Контрастная цистернография с омнипаком путем введения контраста после люмбальной пункции выявило снижение контрастирования конвекситальных субарахноидальных пространств головного мозга с признаками нарушения ликвороциркуляции. Желудочковая система не контрастирована, блока ликворопроводящих путей не выявлено, проведение отсроченной томографии выявило снижение резорбции контраста, более выраженное в обеих гемисферах.
В неврологическом статусе наряду с вышеуказанными жалобами отмечена пирамидная недостаточность в виде правостороннего гемипареза легкой степени выраженности, сглаженность правой носогубной складки, спонтанный горизонтальный нистагм 1 степени. 07.08.02 под ЭТН проведена операция: Люмбоперитонеостомия с имплантацией в область крыла подвздошной кости клапанной помпы среднего давления.
Протокол операции: Под эндотрахеальным наркозом в положении больного на правом боку обработано операционное поле, над остистыми отростками 4-5 поясничных позвонков произведен линейный разрез, края раны разведены ранорасширителем, произведен гемостаз. В межостном промежутке L4-L5 иглой для эпидуральной анестезии произведена пункция субарахноидального пространства, получен прозрачный ликвор, давление 240 мм вод ст. В иглу введен проводник, игла удалена, по проводнику в субарахноидальное пространство введен силиконовый дренаж длиной до 10 см с перфорациями по бокам. За установленную силиконовую манжетку дренаж фиксирован к твердой мозговой оболочке, затем дренаж проведен в подкожной клетчатке до передневерхней ости крыла подвздошной кости слева. Рана на поясничной области послойно ушита. По передневерхнему краю крыла подвздошной кости произведен полуовальный разрез. От кости снаружи и изнутри, распатором отсепарованы мышцы. Отступя 3 см от верхнего края крыла подвздошной кости, произведено сквозное отверстие сверлом диаметром 4 мм. С помощью копьевидной фрезы с наружным диаметром 2 см произведено высверливание участка кости на глубину 6 мм, что соответствовало размеру внутренней выпуклости клапанной помпы. Люмбальный конец дренажа проведен изнутри через сформированное отверстие, клапанная помпа с помощью переходников соединена с люмбальным и перитонеальным концом дренажа, клапанная помпа закреплена к кости лавсановыми нитями. Через отдельные разрезы длиной 2 см абдоминальный конец дренажа проведен в подкожной клетчатке на переднюю брюшную стенку. В левой мезогастральной области произведена микролапаротомия, в брюшную полость введен абдоминальный конец дренажа длиной до 10 см с перфорациями по бокам. Катетер фиксирован за эластическое кольцо лигатурами к краям брюшины, раны ушиты послойно наглухо. Это создало возможность регулируемого с помощью клапанной помпы оттока ликвора из субарахноидального пространства спинного мозга в брюшную полость. Послеоперационный период протекал благоприятно, швы сняты на 10-е сутки, заживление первичным натяжением. В неврологическом статусе отмечен регресс общемозговой симптоматики в виде купирования головных болей, а также уменьшилась спастика в правой руке и ноге. Обследован в условиях амбулаторного приема нейрохирурга, через 6 мес. отмечено:
– Нейроофтальмолог – ангиодистония сосудов сетчатки
– ЭЭГ – общемозговые проявления диффузные преимущественно слева, компенсированные по нейродинамике, очага патологической активности не выявлено.
– УЗДГ экстракраниальных сосудов: улучшились показатели мозгового кровотока в интракраниальных ветвях внутренней сонной артерии слева.
– Компьютерная томография головного мозга: уменьшение в размерах желудочков головного мозга.
Больной через 14 месяцев после операции госпитализирован в НХО повторно, где наряду с проведенным курсом комплексного восстановительного лечения (ЛФК, массаж, сосудистые препараты, ноотропы, общеукрепляющее лечение, витаминотерапия) проведено дополнительное обследование: люмбальное давление снизилось до 150 мм вод.ст. контрастное вещество (омнипак), введенное эндолюмбально, с последующей компьютерной контрастной цистернографией выявило улучшение сообщения ликворных пространств головного мозга слева.
Таким образом, предложенный способ управляемого люмбоперитонеального шунтирования является малотравматичным и высокоэффективным методом оперативного лечения гидроцефалии. Он сочетает в себе простоту, надежность и высокую эффективность, а также позволяет достичь хорошего клинического эффекта в послеоперационном периоде у данной группы больных.
На настоящее время в НХО ФГЛПУ «НКЦОЗШ» г.Ленинска-Кузнецкого оперировано 12 больных с посттравматической гидроцефалией с применением нового способа управляемого люмбоперитонеального шунтирования. У всех больных получены хорошие результаты лечения по предложенной методике.
Формула изобретения
Способ управляемого люмбоперитонеального шунтирования, включающий пункцию субарахноидального пространства на уровне L4-L5 поясничных позвонков с введением люмбального конца дренажа в субарахноидальное пространство спинного мозга и выведение его абдоминального конца в брюшную полость путем микролапаротомии, отличающийся тем, что в передневерхней ости крыла подвздошной кости выполняют сквозное отверстие и формируют с внешней стороны кости выемку, в которую помещают и фиксируют к кости клапанную помпу, люмбальный конец дренажа с внутренней стороны крыла подвздошной кости подводят через сквозное отверстие и соединяют с помпой, а абдоминальный конец дренажа, соединенный с помпой, отводят в брюшную полость.
РИСУНКИ
MM4A – Досрочное прекращение действия патента СССР или патента Российской Федерации на изобретение из-за неуплаты в установленный срок пошлины за поддержание патента в силе
Дата прекращения действия патента: 28.04.2007
Извещение опубликовано: 27.07.2008 БИ: 21/2008
|
|