|
|
(21), (22) Заявка: 2004106215/14, 02.03.2004
(24) Дата начала отсчета срока действия патента:
02.03.2004
(45) Опубликовано: 10.11.2005
(56) Список документов, цитированных в отчете о
поиске:
КУБЫШКИН В.А. Рак поджелудочной железы. М.: Медпрактика – М., 2003, 240. RU 2188045 C2, 27.08.2002. RU 2076749 С1, 10.04.1997. КЛИМЕНКО Г.А. Холедохолитиаз. М.: Медицина, 2000, 200, 135. ВИНОГРАДОВ В.В. Непроходимость желчных путей. М.: Медицина, 1997, 193. WARSHAW A.L. Pancreatic carcinoma, N. Engl. J. Med. 1992, 326-365.
Адрес для переписки:
454047, г.Челябинск, ул. Румянцева, Городская клиническая больница N6, главному врачу С.С. Шестопалову
|
(72) Автор(ы):
Шестопалов С.С. (RU),
Михайлова С.А. (RU)
(73) Патентообладатель(и):
Городская клиническая больница №6 г.Челябинск (RU)
|
(54) СПОСОБ ДРЕНИРОВАНИЯ ПАНКРЕАТОГАСТРОАНАСТОМОЗА ПРИ ПАНКРЕАТОДУОДЕНАЛЬНОЙ РЕЗЕКЦИИ
(57) Реферат:
Изобретение относится к медицине, хирургии, может быть использовано при панкреатодуоденальной резекции. Выполняют декомпрессию Вирсунгова протока с помощью силиконового стента или катетера при панкреатогастростомии при панкреатодуоденальной резекции. При этом стент или катетер фиксируют в анастомозе одним из швов внутреннего ряда. Свободный конец стента или катетера свободно располагают в желудке и привязывают к капроновой нити, выводимой через нос. Через 7-10 дней стент или катетер удаляют путем потягивания за капроновую нить. Способ позволяет снизить риск несостоятельности панкреатогастроанастомоза и послеоперационного панкреатита. 1 ил. 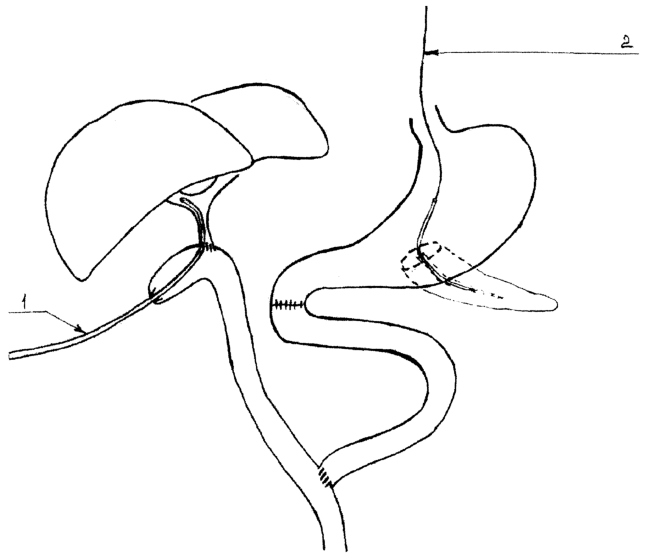
Изобретение относится к медицине, а именно к хирургии, и может быть использовано при формировании панкреатогастроанастомоза после панкреатодуоденальной резекции по поводу опухолей головки поджелудочной железы, Фатерова соска, дистальной части холедоха, а также при хроническом панкреатите. После выполнения этапа панкреатодуоденальной резекции применяют различные методы включения культи поджелудочной железы в пищеварительный тракт. Для снижения риска несостоятельности панкреатодигестивных соустий и послеоперационного панкреатита при формировании панкреатоеюноанастомозов известны способы декомпрессии с помощью наружно-внутреннего дренирования или стентирования Вирсунгова протока (1, 2, 3, 4). Если же в восстановительном этапе используется панкреатогастроанастомоз, то он, как правило, не дренируется, либо стентируется «потерянным дренажом» (5).
Недостатками существующих методик являются:
– высокий риск развития послеоперационного панкреатита;
– опасность несостоятельности панкреатогастроанастомоза;
– «потерянный дренаж» в последующем необходимо удалять при фиброгастроскопии.
Задачей, на решение которой направлено изобретение, является снижение риска несостоятельности панкреатогастроанастомоза и послеоперационного панкреатита путем декомпрессии Вирсунгова протока силиконовым стентом или катетером, легко удаляемым в послеоперационном периоде.
Поставленная задача достигается тем, что предложен способ дренирования панкреатогастроанамостоза при панкреатодуоденальной резекции, включающий создание декомпрессии Вирсунгова протока с помощью силиконового стента или катетера, фиксируемого в анастомозе одним из швов внутреннего ряда, удаляемого на 7-10 сутки после купирования явлений гастростаза, при этом конец катетера или стента в просвете желудка фиксируют капроновой нитью, другой конец которой выводят через нос и фиксируют к крылу носа, причем после разрешения пареза желудочно-кишечного тракта стент или катетер назогастрально удаляют путем потягивания за капроновую нить.
При формировании панкреатогастроанастомоза в Вирсунгов проток устанавливается тонкий силиконовый катетер или стент длиной 10-12 см, который фиксируется в анастомозе одним из швов внутреннего ряда. Конец катетера длиной около 5-7 см свободно располагается в желудке и к нему подвязывается капроновая нить, выводимая по назогастральному зонду наружу. Нить фиксируется к крылу носа узловым швом или лейкопластырем. В послеоперационном периоде после разрешения пареза желудочно-кишечного тракта при потягивании за нить дренаж Вирсунгова протока свободно удаляется.
Схема дренирования показана на чертеже. На схеме показано дренирование анастомозов после панкреатодуоденальной резекции с сохранением желудка и привратника, где 1 – дренаж гепатикоэнтероанастомоза по Фелкеру, 2 – дренаж панкреатогастроанастомоза, фиксированный к капроновой нити, проведенной назогастрально.
Данный вариант дренирования панкреатогастроанастомоза выполнен нами у 6 пациентов. Дренаж из Вирсунгова протока свободно удалялся на 7-10-сутки, только в одном случае потребовалось проведение лечебной фиброгастроскопии у больной с длительным гастростазом. Предлагаемый вариант дренирования может быть использован не только при панкреатодуоденальных резекциях по поводу злокачественных опухолей, но и при формировании различных панкреато-гастро- и цистогастроанастомозов при хроническом панкреатите, вирсунголитиазе и т.д.
Источники информации
1. Гарин А., Базин И. Рак поджелудочной железы. М., 1999.
5. Кубышкин В.А., Вишневский В.А. Рак поджелудочной железы. М., 2003.
Формула изобретения
Способ дренирования панкреатогастроанастомоза при панкреатодуоденальной резекции, включающий декомпрессию Вирсунгова протока с помощью силиконового стента или катетера, отличающийся тем, что стент или катетер фиксируют в анастомозе одним из швов внутреннего ряда, свободный конец стента или катетера свободно располагают в желудке и привязывают к капроновой нити, выводимой через нос, а через 7-10 дней стент или катетер удаляют путем потягивания за капроновую нить.
РИСУНКИ
MM4A – Досрочное прекращение действия патента СССР или патента Российской Федерации на изобретение из-за неуплаты в установленный срок пошлины за поддержание патента в силе
Дата прекращения действия патента: 03.03.2008
Извещение опубликовано: 27.02.2010 БИ: 06/2010
|
|