|
|
(21), (22) Заявка: 2003133676/14, 18.11.2003
(24) Дата начала отсчета срока действия патента:
18.11.2003
(45) Опубликовано: 27.07.2005
(56) Список документов, цитированных в отчете о
поиске:
Адрес для переписки:
690950, г.Владивосток, пр. Острякова, 2, Владивостокский государственный медицинский университет, патентный отдел, О.А. Бобковой
|
(72) Автор(ы):
Невожай В.И. (RU),
Ткачева Е.Ф. (RU)
(73) Патентообладатель(и):
Владивостокский государственный медицинский университет (RU)
|
(54) СПОСОБ ПРЕДУПРЕЖДЕНИЯ ЛИМФОРЕИ ПОСЛЕ РАДИКАЛЬНОЙ МАСТЭКТОМИИ У БОЛЬНЫХ РАКОМ МОЛОЧНОЙ ЖЕЛЕЗЫ
(57) Реферат:
Изобретение относится к медицине, а именно к онкологии. Проводят лазерную обработку поверхности межреберных мышц и тканей подключичной и подмышечной области дистанционно, на расстоянии 4-6 мм от раны. Перемещают излучатель световода круговыми и линейно-поступательными движениями. Воздействуют сфокусированным лучом лазера с длиной волны 1,06 мкм, выходной мощностью 10-25 Вт, диаметром лазерного пятна 5 мм в течение 2-8 секунд в зависимости от дозы облучения и плотности мощности. Способ позволяет уменьшить объем послеоперационной лимфореи и предупредить развитие послеоперационных инфекционных осложнений. 1 табл., 1 ил.
(56) (продолжение):
Изобретение относится к медицине, а именно онкологии.
В структуре онкологической заболеваемости женского населения России РМЖ стоит на первом месте, и составил в 2001 году 19,3%.
Перспектива улучшения результатов лечения больных РМЖ связана как с более ранним выявлением опухоли, так и с совершенствованием методов комбинированного и комплексного лечения. Несмотря на развитие и совершенствование методик лучевой терапии, производства и внедрения в клиническую практику эффективных гормональных и лекарственных препаратов оперативное лечение больных РМЖ остается доминирующим. Хотя пересматривается отношение к органосохраняющим операциям в сторону увеличения частоты их выполнения, радикальная мастэктомия в различных ее модификациях продолжает оставаться операцией выбора. Технические детали операции хорошо разработаны, но, как и любое другое оперативное вмешательство, радикальная мастэктомия сопряжена с рядом послеоперационных осложнений, в значительной степени определяющих непосредственные результаты операции и дальнейшую тактику лечения [1, 3, 5, 6, 8, 9, 10, 11].
Радикальная мастэктомия сопровождается удалением значительной массы тканей, пересечением и ранением большого количества мелких кровеносных и лимфатических сосудов, которые зачастую не перевязываются во время операции, так как визуально в тканях не дифференцируются. Удаление подмышечно-подлопаточно-подключичной клетчатки с лимфатическими узлами ведет к тому, что в образовавшуюся обширную по размерам раневую полость продолжает поступать тканевая жидкость из лимфатической сети верхней конечности, а также из бокового и заднего отделов грудной и частично брюшной стенки. Кроме того, в раневую полость изливается тканевая жидкость из межреберных лимфатических сосудов, из окружающих мягких тканей, в которых при фазе гидратации наблюдается отек и повышение внутритканевого давления. Обильная лимфорея и образование сером в 60% случаев ведет к нагноению. Также причиной нагноений является мацерация краев раны, которая является следствием обильной лимфореи и просачивания жидкости через швы. Известные лечебные мероприятия: дистанционные разгрузочные швы, коррекция биохимических нарушений белковыми препаратами и антагонистами альдостерона, активное дренирование послеоперационной раны с использованием различных механических отсосов направлены на предупреждение длительной и обильной лимфореи, все же являются недостаточными, а лимфорея остается актуальной проблемой.
Широкое распространение в онкологии получили лазеры. Известно применение лазера для лечения как поверхностно расположенных опухолей, так и опухолей внутренних органов [2, 4, 7]. Однако для профилактики лимфореи после радикальной мастэктомии высокоэнергетический лазер не применялся.
Для высокоэнергетического лазерного воздействия характерно локальное повышение давления и температуры, а для низкоэнергетического лучевого воздействия – развитие фотоэлектрических и фотохимических процессов в биологических объектах. Для получения эффекта коагуляции тканей требуется достаточно большая мощность лазерного излучения, а для воздействия на внутриклеточные биохимические процессы достаточно использовать излучение малой мощности. В хирургии используются высокоэнергетические лазеры, их действие – резание и коагуляция ткани. С помощью лазерного излучения можно разрушить опухоль любого гистологического строения и размера. Воздействие на опухоль может осуществляться как расфокусированным лучом – лазерное облучение, так и сфокусированным – лазерная коагуляция [2].
Эффективность лазерного воздействия определяется режимом облучения, которая характеризуется плотностью мощности, дозой и временем облучения. Изменяя величины этих показателей, можно изменять интенсивность лазерного воздействия, его глубину. Особенно важно это при воздействии на раневую поверхность с целью коагуляции только самого верхнего слоя раны.
В доступной нам литературе не найдены сведения о воздействии лазера на раневую поверхность с целью предупреждения обильной послеоперационной лимфореи у больных раком молочной железы.
Задача изобретения – предупреждение обильной послеоперационной лимфореи и сокращение сроков лечения путем воздействия сфокусированным лучом лазера диаметром 5 мм, длиной волны 1,06 мкм, мощностью на выходе лазерной трубки 10-25 Вт в течение 2-8 секунд, вызывая микрокоагуляцию лимфатических сосудов и их облитерацию.
Поставленная задача осуществляется следующим образом. Удаляют молочную железу вместе с подмышечной, подлопаточной, подключичной клетчаткой и лимфоузлами. Проводят лазерную обработку поверхности межреберных мышц и тканей подключичной и подмышечной области. Особую осторожность соблюдают при обработке тканей рядом с подключичной веной, чтобы избежать ее ранения.
Обработку лазером проводят дистанционно сфокусированным лучом диаметром 5 мм. При уменьшении лазерного пятна меньше 5 мм воздействие на ткани приобретает характер резанья. В работе используют хирургический лазер, например: “Ласка” – длина волны 1,06 мкм, максимальная выходная мощность 100 Вт. Взаимодействие непрерывного лазерного излучения длиной волны 1,06 мкм с биотканью носит преимущественно тепловой характер. Лазерную обработку проводят, перемещая излучатель световода круговыми и линейными возвратно-поступательными движениями, чтобы охватить всю площадь раневой поверхности. Излучающую поверхность световода располагают на расстоянии 4-6 мм от поверхности раны, для того чтобы сохранить диаметр лазерного пятна 5 мм. Коагуляцию лазером проводят в течение 2-8 секунд в зависимости от плотности мощности и дозы облучения.
Для эффективного лазерного воздействия необходимо правильно выбрать режим облучения, который характеризуется плотностью мощности, дозой и временем облучения.
Плотность мощности – это величина мощности, приходящаяся на 1 см2 поверхности облучаемого объекта. Она определяется по формуле
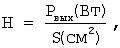 где Н – плотность мощности; Рвых (Вт) – мощность на выходе лазерной трубки; S (см2) – площадь лазерного пятна. где Н – плотность мощности; Рвых (Вт) – мощность на выходе лазерной трубки; S (см2) – площадь лазерного пятна.
Зная мощность на выходе лазерной трубки – 10 Вт, 15 Вт, 25 Вт и площадь лазерного пятна 5 мм, мы получили плотность мощности 40, 60 и 100 Вт/см2.
Доза облучения – количество световой энергии, которое необходимо подать на 1 см2 раневой поверхности для получения клинического эффекта, т.е. для воздействия на раневую поверхность на глубину не более 2 мм доза облучения должна составлять 200 – 300 Дж/см2.
Время облучения – это время, в течение которого необходимо облучать биоткани для получения клинического эффекта. Время облучения определяют по формуле
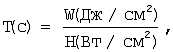 где W – доза облучения; Н – плотность мощности. где W – доза облучения; Н – плотность мощности.
Известно, что на каждые 100 Дж/см2 дозы облучения глубина поражения ткани составляет 1 мм. Нами установлено, что для профилактики лимфореи достаточно воздействовать на глубину раневой поверхности не более 2 мм при диаметре сфокусированного пучка в 5 мм, чтобы не повредить нижележащие ткани.
Табл.1.
Расчет времени облучения (с), необходимого для обработки раневой поверхности сфокусированным лазерным лучом диаметром 5 мм. |
| Исходные данные |
Плотность мощности (Вт/см2) |
Доза облучения (Дж/см2) |
Время облучение (с) |
| Мощность на выходе лазерной трубки 10 Вт. Диаметр сфокусированного луча 5 мм. |
40 |
200-300 |
5-8 |
| Мощность на выходе лазерной трубки 15 Вт. Диаметр сфокусированного луча 5 мм. |
60 |
200-300 |
3-4 |
| Мощность на выходе лазерной трубки 25 Вт. Диаметр сфокусированного луча 5 мм. |
100 |
200-300 |
2-3 |
Таким образом, в зависимости от мощности на выходе лазерной трубки при диаметре сфокусированного лазерного луча 5 мм определяем плотность мощности потока и необходимое время воздействия на раневую поверхность.
С целью оценки эффекта от использования лазерной коагуляции операционной раны нами проведен сравнительный анализ объема лимфореи у больных раком молочной железы, оперированных по предлагаемой методике, т.е. с обработкой раневой поверхности лазером и без использования лазера. Под наблюдением находилось 77 больных раком молочной железы. 37 больным после радикальной мастэктомии в ходе операции провели обработку раневой поверхности лазером по предлагаемым режимам. Контрольная группа, 40 больных, оперирована без воздействия лазера на раневую поверхность. Больные были сопоставимы с первой группой по возрасту, стадии заболевания, массе тела и полученному неоадъювантному лечению.
К концу первых суток после операции у больных, оперированных предлагаемым способом (1-я группа), объем отделяемого по дренажу из послеоперационной раны составил в среднем 190 мл по сравнению с группой больных (2-я группа) оперированных без использования лазера – 270 мл. На 3 сутки после операции этот показатель был равен соответственно 165 и 230 мл. На 10 сутки после операции в первой группе объем лимфореи в среднем снизился до 45 мл. К этому дню дренажи были удалены у 29 из 37 больных (78,4±6,8%). В то время как во второй группе объем отделяемого по дренажу составлял в среднем 120 мл. Дренаж был удален только у 7 из 40 больных (17,5±6,0%). Это были больные, у которых объем лимфореи составил за сутки менее 50 мл. К моменту выписки из стационара (16-18 сутки после операции) в первой группе дренаж был удален у 33 из 37 больных (88,9±5,2%), а во второй группе у 18 из 40 больных (45,0±7,8%). Различия между двумя группами статистически достоверны (Р<0,05).
Таким образом, воздействие высокоэнергетического лазера на раневую поверхность с целью профилактики послеоперационной лимфореи основывается на том, что лазерным излучением вызывается микрокоагуляция лимфатических сосудов, их облитерация, что способствует значительному снижению лимфореи. На 10 сутки после операции в первой группе с использованием лазера объем лимфореи в среднем снизился до 45 мл, дренажи были удалены у 29 из 37 больных, в контрольной группе объем отделяемого по дренажу составлял в среднем 120 мл, дренаж был удален только у 7 из 40 больных. К моменту выписки из стационара на 16 сутки после операции, в первой группе дренаж был удален у 33 из 37 больных, во второй группе у 18 из 40 больных.
Пример 1. Больная Б. 60 лет, рак правой молочной железы, узловая форма, T2N1M0 IIБ ст. Выполнена операция – радикальная мастэктомия по Маддену с обработкой раневой поверхности сфокусированным лучом лазера с длиной волны 1,06 мкм, выходной мощностью 25 Вт, диаметром лазерного пятна 5 мм, дозой облучения 200-300 Дж/см2, в течение 2-3 секунд. Ход операции – горизонтальным доступом рассечена кожа, подкожная клетчатка хирургическим скальпелем. Кожные лоскуты отсепарованы до стандартных границ. Молочная железа удалена единым блоком с подмышечной, подключичной, подлопаточной клетчаткой и лимфоузлами. Далее коагулируем лазером всю раневую поверхность, включая пространство между большой и малой грудной мышцами. Обработку лазером проводим дистанционно, на расстоянии 4-6 мм от раневой поверхности, перемещая излучатель световода круговыми и линейно-поступательными движениями, сфокусированным лучом диаметром лазерного пятна 5 мм, мощностью на выходе лазерной трубки 25 Вт, обрабатывая каждый участок лазерного воздействия в течение 2-3 секунд. Дренирование подмышечной области. Ушивание раны. На 1 сутки после операции у больной по дренажу эвакуировано 200 мл серозно-геморрагического отделяемого, на 3 сутки – 160 мл, на 5 сутки – 100 мл, на 10 сутки – 50 мл, что позволило удалить дренаж. В дальнейшем послеоперационный период у больной протекал без осложнений. Период послеоперационной реабилитации больной составил 10 дней, вместо обычной – 16 дней.
Использование высокоэнергетического лазера в режиме коагуляции при обработке раневой поверхности у больных раком молочной железы позволяет уменьшить объем послеоперационной лимфореи и предупредить развития послеоперационных инфекционных осложнений. Предложенные нами режимы лазерной коагуляции позволяют эффективно решить эту задачу. Сокращается период послеоперационной реабилитации больной на 6 дней и возможно более раннее начало специального химиотерапевтического или лучевого лечения.
СПИСОК ЛИТЕРАТУРЫ
4. Гамалея, Н.Ф. Лазеры в эксперименте и клинике / Гамалея Н.Ф. – М.: Медицина, 1972. – 231 с.
Формула изобретения
Способ предупреждения лимфореи после радикальной мастэктомии у больных раком молочной железы путем дренирования, отличающийся тем, что проводят лазерную обработку поверхности межреберных мышц и тканей подключичной и подмышечной области дистанционно на расстоянии 4-6 мм от раны, перемещая излучатель световода круговыми и линейно-поступательными движениями, сфокусированным лучом лазера с длиной волны 1,06 мкм, выходной мощностью 10-25 Вт, диаметром лазерного пятна 5 мм, в течение 2-8 с в зависимости от дозы облучения и плотности мощности.
|
|